Что такое дакриоцистит?
По продолжительности различают хронический и острый дакриоцистит. Хронический дакриоцистит развивается на фоне недолеченной острой формы болезни. Острый дакриоцистит может быть спровоцирован такими возбудителями, как золотистый или эпидермальный стафилококк, гемолитический стрептококк В, пневмококк, гемофильная или синегнойная палочка.
Воспаление слезных желез могут спровоцировать:
- травмы и аномалии строения носовой перегородки;
- отоларингологические заболевания (ринит, гипертрофия носовых раковин);
- эндоскопические или эндоназальные процедуры;
- новообразования в носослезной области;
- системные болезни (красная волчанка, саркоидоз, гранулематоз Вегенера);
- лекарственные препараты.
Симптомы заболеваний глаз часто схожи между собой. Например, дакриоцистит у грудничков можно спутать с конъюнктивитом. Установлением диагноза и лечением проблем с глазами занимается офтальмолог. При появлении неприятных ощущений в области глаз, обращайтесь за помощью к врачу.
ЛЕЧЕНИЕ
![]() После установления диагноза непроходимости слезных путей при наличии воспалительного процесса назначается противовоспалительное лечение. Если лечение не дало желаемого результата, то необходимо проведение зондирование слезно-носового канала в условиях глазного кабинета.
После установления диагноза непроходимости слезных путей при наличии воспалительного процесса назначается противовоспалительное лечение. Если лечение не дало желаемого результата, то необходимо проведение зондирование слезно-носового канала в условиях глазного кабинета.
Под местной анестезией (обезболивание), с помощью конических зондов Зихеля, расширяются слезные точки и слезные канальцы, затем более длинный зонд Боумена вводится в слезно-носовой канал и прорывает имеющуюся там пробку, затем канал промывается дезинфицирующим раствором. После проведения зондирования необходимо обязательно 1 неделю проводить массаж для профилактики рецидива, связанного с образованием спаечного процесса.
Зондирование неэффективно лишь в тех случаях, когда дакриоцистит обусловлен другими причинами: аномалия развития слезно-носового канала, искривление носовой перегородки и др.
У взрослых можно попытаться добиться проходимости слезных путей их форсированным промыванием дезинфицирующими растворами.
Что такое непроходимость слезного канала
Человеческий организм устроен довольно интересно. В период его развития в утробе материи малыш находится под защитой. Это все устроено природой. Так как сам малыш находится в определённом «пузыре», то его глаза прикрыты желатинообразной пленкой. Ее основная защита состоит в том, чтобы околоплодные воды не проникли в дыхательные пути. Сосредоточена пленка в слезно-носовом протоке малыша. При рождении эта пленка должна разрываться, но такое случается не так часто.
Если после родоразрешения пленка не разорвётся, то врачи диагностируют врожденную форму непроходимости слёзного канала. Развитие дакриоцистита происходит постепенно. Слезная жидкости у крови не может проходить по носовому каналу, в результате чего наблюдается постоянное скопление влаги в уголках органов зрения. Именно здесь в дальнейшем и формируется инфекции, способствующая развитию воспалительного процесса. Именно это и приводит к развитию гнойного образования.
Дакриоцистит может быть диагностирован не только у новорождённых детей, но и пациентов постарше. Иногда непроходимость слезного канала носит приобретённый характер. Чаще всего такая его форма диагностируется у взрослых.
Проведение процедуры
Перед тем как проводить бужирование у взрослых и детей, необходимо точно удостовериться в том, что причина застоя слёзной жидкости кроется в непроходимости канала. Кроме этого, перед операцией пациента должен тщательно обследовать отоларинголог. Дело в том, что при дакриоцистите могут наблюдаться симптомы, аналогичные тем, что и при врожденных аномалиях строения лицевого скелета, а еще при неверном расположении носовой перегородки.
Чтобы назначить бужирование, пациента должен осмотреть не один специалист. Это позволит удостовериться в том, что причиной отсутствия слез является дакриоцистит. За 2-3 дня до манипуляции можно постараться разбить желатиновую пленку собственными усилиями. Для этого можно воспользоваться массажем. Делать его в области внутреннего уголка органа зрения. Это то место, где сосредоточены слезный канал. За счет мягких и плавных линий удается стимулировать отток гной. Когда кроха начинает плакать, то это повышает шансы на успешный прорыв перепонки.
Перед бужированием малыш и взрослый должны сдать все анализы, особенно те, которые определяют свёртываемость крови. Манипуляцию выполняют под местным наркозом. Для ее проведения необходим специальный набор инструментов и стерильные перчатки. Для начала малыша необходимо запеленать, закрепить головку так, чтобы во время манипуляции он не дернулся. Далее раскрывают глаз и капают обезболивающий препарат.
Используя тонкий стержень, пробивается желатиновая пленка
Далее инструмент осторожно вводят внутрь канала на глубину закупорки. Далее врач должен обработать глаз антисептиком
Всего бужирование длится не дольше 5 минут.
Аномалии развития слезной железы
![]() Гипоплазия (недоразвитие) или аплазия (отсутствие) слезной железы. Это очень редкая наследственная аномалия. Состояние пациента при этом зависит от сохранности функции слезных желез. При недостаточной выработке слезной жидкости или ее отсутствии уже в детском возрасте возникают сухие воспалительные процессы конъюнктивы и роговицы, которые могут закончиться потерей зрения.
Гипоплазия (недоразвитие) или аплазия (отсутствие) слезной железы. Это очень редкая наследственная аномалия. Состояние пациента при этом зависит от сохранности функции слезных желез. При недостаточной выработке слезной жидкости или ее отсутствии уже в детском возрасте возникают сухие воспалительные процессы конъюнктивы и роговицы, которые могут закончиться потерей зрения.
Лечение гипоплазии и аплазии слезных желез заключается в пересадке в конъюнктивальную полость слюнной железы. При этом слюнная железа выделяет в полость конъюнктивы слюну, состав которой отдаленно похож на состав слезной жидкости. Результаты операции обычно удовлетворительные, зрение удается сохранить.
Гипертрофия (увеличение размеров) слезной железы. При гипертрофии или других состояниях, сопровождающихся усилением функции слезных желез с увеличением продуцирования ими слезной жидкости, пациента беспокоит постоянное слезотечение, которое значительно ухудшает качество его жизни. Кроме этого возникает повреждение кожи в местах слезотечения, присоединяются различные инфекции.
Лечение гипертрофии слезной железы заключается уменьшении продукции слезной жидкости. Для этого часть слезной железы удаляют хирургическим путем или перевязывают выходные протоки железы. Возможно проведение диатермокоагуляции или введение в железу растворов, которые вызывают склерозирование части железы в месте их введения и, соответственно, уменьшение функции железы.
Аномалии развития слезоотводящих путей.
К аномалиям развития слезоотводящих путей относятся:
Дакриоцистит у новорожденных
В каталоге МКБ-10 дакриоцистит обозначается кодом Н04.3.
Справка! Патология обусловлена тем, что слезные каналы ребенка не раскрываются после родов, хотя пленка, защищающая каналы во время его пребывания в утробе от попадания внутрь жидкости, уже перестает выполнять свои функции.
В нормальном состоянии раскрытие канальцев должно происходить в течение первых нескольких дней жизни.
Но если этого не случается спустя первые две недели – начинаются воспалительные процессы, так как отсутствие естественного оттока слез не позволяет очистить слезные мешки.
Иногда жидкость скапливается непосредственно в слезных каналах, что также приводит к развитию воспалительных процессов.
Это заболевание встречается относительно редко: его диагностируют всего у 4% новорожденных, к тому же оно легко поддается лечению, поэтому при своевременном обращении к специалистам паниковать при подозрениях на дакриоцистит родителям не стоит.
Диагностика в клинике
При наличии описанной выше симптоматики и подозрений на развитие ЗНК, следует провести диагностику для подтверждения диагноза или его исключения. На начальном этапе проводится расширенный объективный осмотр, который состоит из следующих этапов:
- Анализ области локализации слезной железы и статуса верхнего века
. - Пальпация обоих век, придавливание пальцами на верхний орбитальный край.
- Лёгкое простукивание зоны придаточных пазух носа.
- Выявление плотности применения каждого века к наружной оболочке глазного яблока.
С целью установления статуса слезных точек проводят следующие манипуляции:
- Визуальный осмотр.
- Оценка плотности прилегания к органу зрения.
- Анализ уровня их проникновения в слезное озерцо.
- Определение состояния после того, как нижнее веко было оттянуто.
Для того чтобы определить область локализации слезного мешка в рамках диагностики закупорки слезно носового канала, специалист:
- определяет, является расположение нормальным или абнормальным;
- пальпирует внутренний угол органа зрения;
- дает оценку прилегающим кожным покровам.
Также офтальмолог может примерить функциональную методику быстрой диагностики, в ходе которой происходит надавливание на слезный мешок. Появление при этом небольшого объёма жидкости из слезных точек сигнализирует о нормальной проходимости выходящих трактов.
Но для постановки точного диагноза, что позволит назначить эффективное лечение непроходимости носослезного канала, требуются функциональные пробы. В их основе лежит закапывание в глазное яблоко красителя с одновременным введением в носовой проход ватного тампона. Благодаря методике офтальмолог получает возможность дать объективную оценку времени, которое понадобится на то, чтобы индикатор, находящийся в конъюнктивном мешке, попал в нижний отдел носового хода.
При невозможности поставить точный диагноз с использованием описанных выше методов врач может назначить проведение:
- Компьютерной томографии.
- Зондирования слезных путей.
- Рентгенконтрастирования слезоотводящих путей и т.д.
Немного анатомии
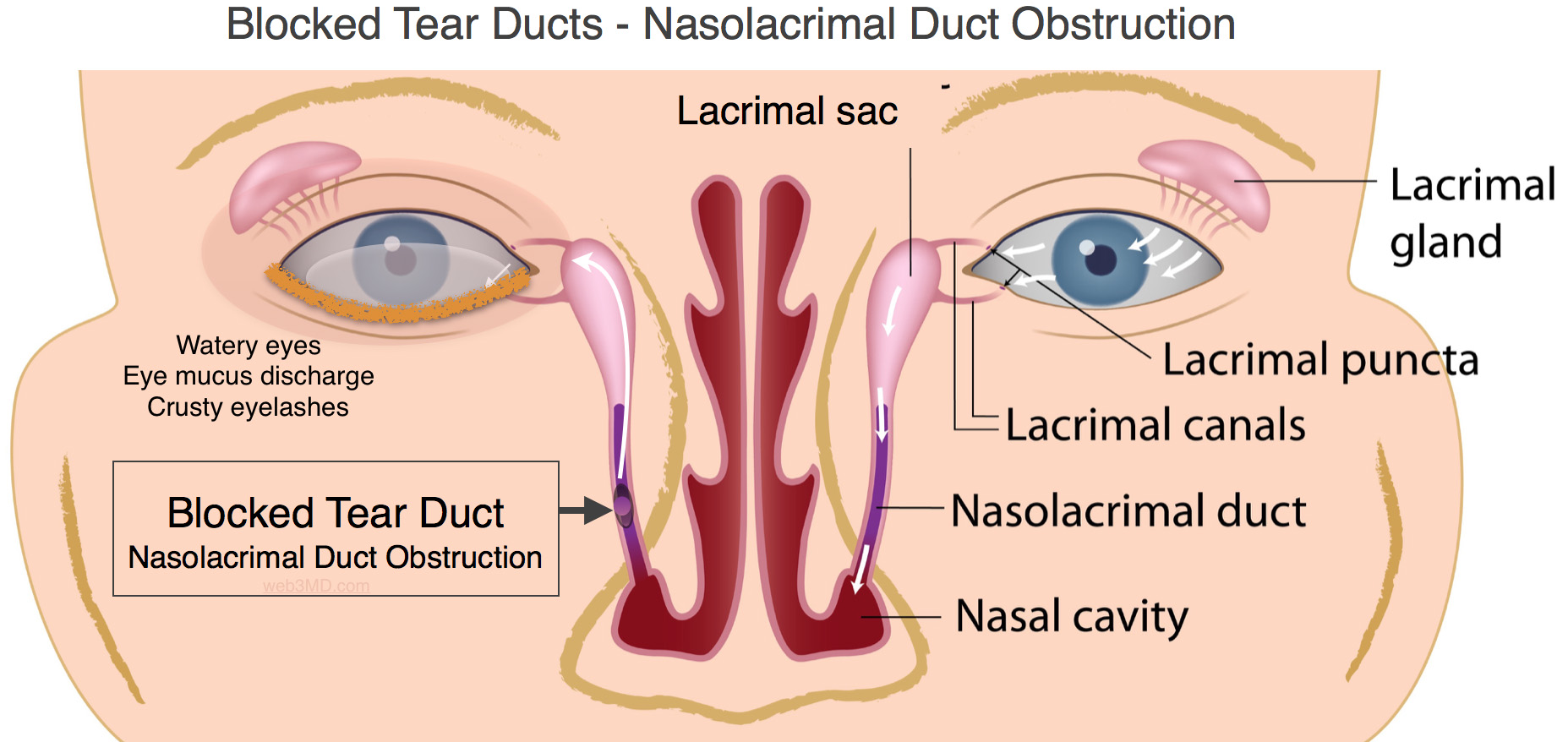
Природа наделила человека уникальным слезным аппаратом, который состоит из слезной железы и слезоотводящих путей. Слезная железа имеет миндалевидную форму и расположена чуть позади глаза под фронтальными костями черепа. От нее к глазу и веку проложен десяток слезных каналов. При моргании из слезной железы выделяются слезы, которыми омывается глаз. Стерильные слезы поддерживают глаз в чистоте, увлажняют его, а содержащиеся в них энзимы разрушают бактерии, препятствуя распространению инфекции.
Слезные точки во внутреннем уголке глаза (на нижнем и верхнем веке) соединены со слезным мешком, из которого слезы через носослезный канал попадают в нос. Бесперебойный отток глазной жидкости осуществляется за счет отрицательного давления в слезном мешке.
В случае непроходимости каналов, образованная в глазу жидкость застаивается в слезном мешке и может привести к его отеку и воспалению. В таких случаях требуется промывание.
Признаки непроходимости слезных путей и диагностика заболевания
Нарушения проходимости слезных каналов может отмечаться как со стороны только одного глаза, так и с обеих сторон. Симптомы данного заболевания могут проявиться вследствие закупорки дренажной системы или в результате развившейся инфекции. К числу основных признаков патологии относятся:
- слезоточивость (глаза постоянно увлажнены);
- частые воспалительные патологии глаз;
- болезненная отечность в области внутреннего угла глаза;
- наличие слизистых или гнойных выделений;
- наличие крови в слезе;
- затуманенность зрения.
Диагностика непроходимости слезных путей предполагает проведение ряда исследований:
- тест с использованием флуоресцентного красителя (пациенту закапывают в глаз раствор, содержащий краситель, а затем смотрят, как много красителя осталось в области глаза);
- зондирование слезных каналов (в ряде случаев после зондирования проблема устраняется);
- дакриоцистография (дакриосцинтиграфия) – рентгенографическое исследование, КТ или МРТ глаза с использованием контраста.
Диагностика
![]() Диагностировать заболевание у грудничка может только врач-офтальмолог. Наличие закупорки определяется закапыванием красящего раствора — флюоресцеина или колларгола. Проводится проба Веста. Мешок предварительно очищается выдавливанием, затем промывается 2% раствором борной кислоты.
Диагностировать заболевание у грудничка может только врач-офтальмолог. Наличие закупорки определяется закапыванием красящего раствора — флюоресцеина или колларгола. Проводится проба Веста. Мешок предварительно очищается выдавливанием, затем промывается 2% раствором борной кислоты.
После чего окулист закапывает красящее вещество. Если функция канальцев нормальная, в слезной точке появится окрашенная жидкость.
Второй этап пробы Веста — определение количества красящего вещества на тампоне в носу. В норме оно должно выйти в течение 5 минут от момента закапывания капель.
Если окулист посчитает нужным, даст направление на компьютерную томографию. Она позволяет собрать данные о мешке, носослезном канале и внутриносовых особенностях младенца. КТ проводят, если слезный канал не открылся, и причина остается неизвестной.
Показания к проведению манипуляции
Закупорка слезоотводящих каналов может быть врожденной или вызванной рядом факторов, в числе которых и возрастной.
Ниже перечислены наиболее частые показания к промыванию слезно-носового канала:
- Непроходимость каналов у младенцев, вызванная аномалией в строении носовой кости или недоразвитием дренажной системы глаза. Характеризуется появлением слизистой пленки, которая может привести к воспалению с гнойными выделениями. В этом случае проводится удаление пленки с последующим промыванием дезинфицирующими и противовоспалительными веществами.
- Закупорка каналов у новорожденных желатинообразной пробкой, которая не рассосалась в первые две недели после рождения ребенка. В подобных случаях рекомендуется массаж слезовыводящих путей после каждого кормления и только в случае отсутствия положительных результатов.
- Сужение входа в слезные каналы у взрослых, вызванное травмами, воспалительными заболеваниями в носовой полости, опухолью внутриглазной или окружающей глаз ткани.
- Непроходимость слезного канала у людей пожилого возраста, вызванная атеросклерозом, простудными заболеваниями и отечностью смежных тканей, травмами и другими тяжелыми патологиями.
Помимо диагностирования патологий слезных каналов, манипуляции по их промыванию проводятся и в лечебных целях, например, при выявлении воспаления (каналикулита). В этом случае процедуре предшествует очищение канальцев от слизисто-гнойных выделений.
В ходе манипуляции по промыванию слезно-носовых каналов при диагностированном дакриоканаликулите — воспалении слезных каналов и дакриоцистите — воспалении слезного мешка, в полость слезного канала или мешка вводятся медикаменты.
Кроме того, промывания применяются в случае такого диагноза, как стеноз слезных канальцев, а также при легких степенях стеноза носослезного протока и язве роговицы (для санации первичного очага инфекции).
Что такое закупорка слезно-носового канала?
По сути, патология представляет собой нарушение, которое препятствует поступлению в носовой ход слезной жидкости. Чаще всего недуг встречается у грудничков, но бывает, что его диагностируют и у взрослых. В последнем случае патология становится причиной серьезных проблем со здоровьем.
![]()
Закупорка слезно носового канала приводит к накоплению жидкости в органах зрения, из-за чего возникает раздражение и начинает развиваться воспалительный процесс. На фоне такого состояния наблюдается:
- Отёчность.
- Слезоточение.
- Увеличение риска развития инфекций.
Дакриоцистит можно описать как офтальмологическое заболевание, приводящее к нарушению нормального очищения глазного яблока и увлажнения рогового слоя. В нормальном состоянии слезная жидкость стекает из органа зрения по протокам через слезный мешочек в носослезный канал, который выходит в носовую полость. Однако под влиянием патологического процесса происходит накапливание данной жидкости в слезном мешочке, где в итоге наблюдается активное размножение бактерий, что провоцирует воспаление.
Непроходимость носослезного канала наиболее часто диагностируется у представительниц прекрасной половины человечества, находящихся в пожилом возрасте. Практически у всех новорождённых с частичной ЗНК восстановление работы полезных каналов происходит самостоятельно без врачебного вмешательства. Если патология поражает взрослого человека, то помощь специалиста неизбежна.
Диагностика
Имейте в виду! Сначала врач выполняет первичный осмотр для определения наличия процессов слезотечения или напротив – застоя слезной жидкости.
Во втором случае наблюдается характерное выпячивание слезного мешка пораженного глаза.
После общего визуального осмотра специалист оказывает легкое давление на слезный мешок, из которого может происходить отделение экссудата.
Далее выполняются носовая и канальцевая цветовые пробы, в процессе которых ребенок должен находиться в лежачем положении на спине:
- При выполнении носовой пробы оценивается общая проходимость системы отведения слезной жидкости.Для этого в глаза младенца закапывается 3%-раствор колларгола (2 капли), затем через нос вводится специальный инструмент с кончиком, обмотанным ватой.
Если проходимость нормальная – на вате отпечатываются следы красящего вещества колларгола.
В норме жидкость должна пройти через слезовыводящую систему за пять минут.
Если проходит более 10 минут – значит, отток жидкости отсутствует. - Цель выполнения канальцевой пробы – оценка присасывающей функции слезной системы.
Снова закапывается то же красящее вещество, но на это раз врач просто наблюдает, в течение какого времени произойдет полное рассасывание колларгола в глазу.
Нормой считаются те же 5 минут, о нарушениях оттока говорит задержка более 10 минут.
Обратите внимание! Взятое из глаз отделяемое отправляется в лабораторию для исследований: это позволяет выявить наличие инфекций в экссудате и определить их тип.
Дополнительно выполняется общий анализ крови для исключения любых сопутствующих болезней и аллергических реакций.
Промывание слезных каналов у младенцев
При рождении малыша носослезные каналы у детей перекрыты желатиновой пленкой, которая под воздействием слез должна раствориться в первые две недели жизни ребенка. Однако у 6% новорожденных этого не происходит по причине повышенной прочности пленки или аномального строения каналов и костей черепа, что затрудняет отток слез.
В таких случаях не ранее чем после достижения ребенком двух месяцев, офтальмологи практикуют ряд манипуляций, связанных с удалением пленки с дальнейшим зондированием и промыванием слезно-носового канала. Предварительно обезболив место проведения процедуры, вводят специальный конический инструмент, именуемый зондом Зихеля. Эта манипуляция необходима для изначального расширения канала, в который затем вводится зонд Боумена. Этим инструментом, имеющим заостренные концы, и прокалывается желатиновая пленка.
На последующем этапе осуществляется промывание слезных каналов дезинфицирующим раствором. Для того, чтобы избежать инфицирования слезоотводящей системы, процедура завершается дезинфекцией слезных путей глазными каплями с антибиотиком. Процесс промывания является абсолютно безболезненным и длится не более четверти часа. В течение последующих нескольких дней ребенку следует закапывать глазные капли, тщательно подобранные врачом с учетом возраста пациента, по схеме и в дозировке, предписанной офтальмологом.
Чтобы предотвратить рецидив заболевания и не допустить образования спаек, офтальмологи рекомендуют массировать слезные канальцы ребенка в течение двух недель после удаления пленки. Для этого с помощью указательного пальца следует слегка нажимать на внутренний уголок глаза в течение одной-двух минут.
Нередко на восьмом-девятом дне жизни у ребенка развивается дакриоцистит — гнойное воспаление глаз, сопровождающееся покраснением внутреннего угла глаз, слезотечением и выделением гноя из слезной точки при надавливании на слезный мешок. Это заболевание развивается из-за застоя слез, вызванного остатками эмбриональной ткани в носослезном канале, которая препятствует оттоку слез из слезного мешка.
При дакриоцистите новорожденных, офтальмологи практикуют специальный массаж, который направлен на улучшение проходимости слезных путей, и только в случае его неэффективности назначают лечение в виде зондирования и промывания закупоренных слезных каналов.
На первом этапе лечения маме новорожденного рекомендуется проводить массаж слезного мешочка младенца (6 -10 движений вверх и вниз с усилием) после каждого кормления. При правильном выполнении массажа увеличивается количество выходящего гноя.
После массажа необходимо промывать глазное яблоко раствором фурацилина (1 таблетка растворяется в стакане кипятка). Гнойные частички следует удалять, протирая глазную щель смоченными в растворе ватными тампонами движением от виска к носу. Процедура заканчивается закапыванием раствора антибиотика — по 1 капле 0,25% левомицетина не менее 5 раз в сутки.
Эффективность процедуры напрямую зависит от возраста ребенка, чем он младше, тем эффективнее такой массаж. Подобное лечение рекомендуется проводить в течение двух недель и только в случае его неэффективности приступать ко второму этапу, а именно описанному ранее зондированию и промыванию.
Курс лечебных промываний при дакриоцистите у новорожденных в некоторых случаях может затянуться на неделю-две, при этом процедуры проводятся с периодичностью раз в один-два дня.
Симптомы
Уменьшение толщины носослезного канала и вызванное этим слезотечение в большинстве случаев происходит не сразу, а постепенно. Ключевым признаком, указывающим на наличие патологии, является скопление на постоянной основе в конъюнктивальной полости жидкости, приводящее к повышению угрозы воспаления, которое, в свою очередь, провоцирует кератит или конъюнктивит.
У больных младшего возраста чаще всего наблюдается повышенное слезообразование в одном или обоих глазах. Уже спустя пару дней к этому симптому присоединяется выделение гноя из глазного яблока, из-за чего склеиваются ресницы.
Среди распространённых признаков непроходимости носослезного канала стоит также назвать:
- Выделение слизи из конъюнктивального мешка.
- Лёгкое покраснение конъюнктивы.
- Припухлости в области внутреннего угла органа зрения.
Нередко непроходимость носослезного канала принимают за конъюнктивит по причине схожей симптоматики. Однако дакриоцистит имеет ряд характерных отличий, основным из которых считается появление выделений слизи в сочетании с гноем при надавливании на зону слезных точек.
При хроническом течении заболевания наблюдается обильное выделение гноя из слезного мешка. Такие выделения заполняют абсолютно всю глазную щель. Они особенно выражены после плача или пробуждения.
Симптомы дакриоцистита
Клиническая картина патологического процесса обнаруживается уже с первых дней жизни. Это должна заметить каждая мама, чтобы как можно быстрее отправиться к врачу. Хотя бывают ситуации, когда первая симптоматика начинает беспокоить через 1-2 недели после рождения.
Родители должны насторожиться, когда у грудничка будет присутствовать следующая симптоматика:
- органы зрения в течение длительного времени остаются влажными;
- с внутренней стороны глаза возникает застоявшаяся слеза;
- реснички будут постоянно склеиваться, особенно заметен этот симптом при должном уходе за глазами;
- постоянное слезотечение у грудничка.
- формирование гнойничковых образований;
- отёчность век и их покраснение;
- закупорка протока.
Если родители стали обнаруживать эти симптомы у своего ребенка, то нужно немедленно его показать врачу. Лечить недуг необходимо в срочном порядке. Если вовремя этого не сделать, то дакриоцистит может перейти в хроническую форму. Кроме этого, определённые симптомы довольно похожи на признаки конъюнктивита. Чтобы не лечить заболевание неподходящими медикаментами, необходимо точно удостовериться в диагнозе.
Для лечения дакриоцистита могут применять медикаментозные средства или оперативное вмешательство. Аптечные препараты могут оказаться эффективными только при условии, если лечение было начато на ранней стадии развития недуга. Кроме этого, некоторые из них необходимо использовать даже после операции. Если заболевание протекает в запущенной форме, то врач принимает решение о проведении бужирования.