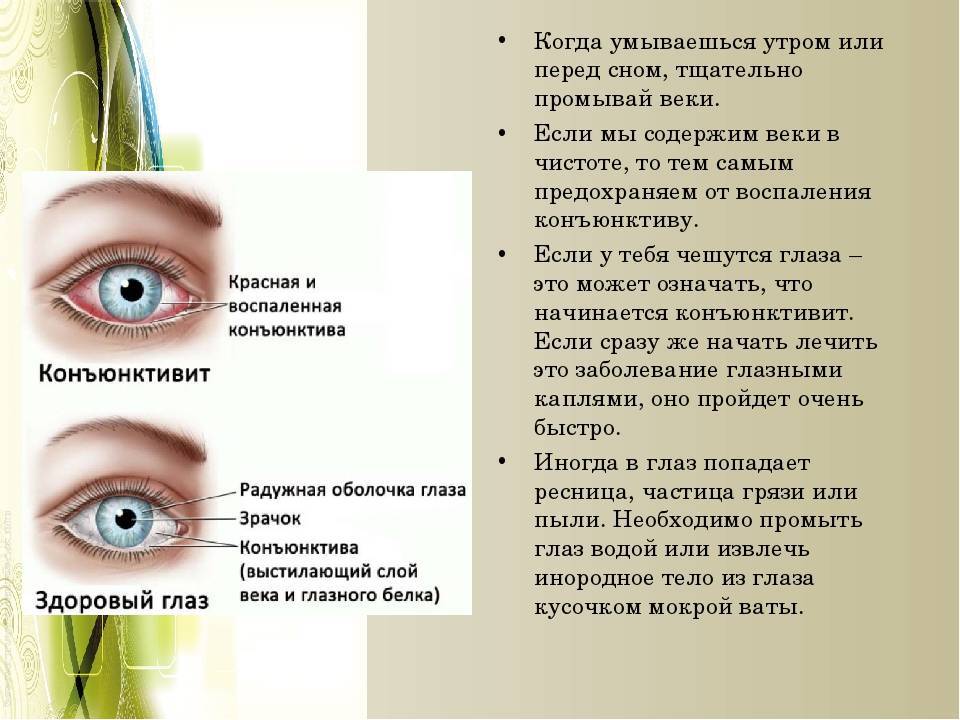
Асимметрия глаз у новорожденных
Знайте! Данная проблема достаточно часто встречается у грудничков и вызывает у родителей множество вопросов.
Определить точную причину и поставить верный диагноз может только педиатр. Однако можно привести наиболее распространенные по мнению доктора Комаровского причины разных размеров глаз.
Врожденные отеки
![]() Отечность после родов может держаться у ребенка достаточно долго.
Отечность после родов может держаться у ребенка достаточно долго.
Основным симптомом данного состояния является уменьшение размера глаз.
Через некоторое время проблема проходит самостоятельно и не требует никаких посторонних вмешательств.
Наследственность
Если асимметрия глаз наблюдалась у родителей малыша, его бабушек, дедушек или других ближайших родственников, то, скорее всего, разница между глазами в этом случае является нормой.
Кривошея
Проблема может возникнуть как при родах, так и внутриутробно.
Обратите внимание! В результате заболевания происходит атрофия мышц лица и шеи, в результате чего глаз (чаще всего правый) становиться меньше.
Родовые травмы
![]() Это могут быть травмы мышц или головного мозга.
Это могут быть травмы мышц или головного мозга.
При этом помимо разницы между глазами у новорожденного будут наблюдаться и другие симптомы, начиная от частых срыгиваний и заканчивая параличом.
При разнице размеров глаз у новорожденных, ребенка следует показать педиатру и пройти комплексное обследование
Важно сдать общий анализ крови и сделать УЗИ головного мозга
Что делать, если у ребенка ухудшается зрение?
Надо обратиться к детскому офтальмологу, в особенности, если это произошло резко. Возможно это признак серьезного заболевания. Если зрение у ребенка ухудшается из-за чрезмерной нагрузки, длительного нахождения за компьютером, надо посетить врача, что проверить зрение и подобрать способы коррекции.
Предотвратить прогрессирование ухудшения зрения и снижения нагрузки на зрительные органы помогут следующие профилактические меры:
- корректировка освещения места, где ребенок делает уроки;
- выполнение зрительной гимнастики;
- слежение за правильной осанкой, когда ребенок делает уроки или сидит за компьютером;
- достаточное пребывание на свежем воздухе;
- правильное питание;
- посещение детского офтальмолога для профилактического обследования не менее одного раза в год.
Визометрия
Процедура проводится для определения остроты зрения у ребенка с помощью специальных таблиц, на которых изображены рисунки либо буквы, в зависимости от возраста малыша. На расстоянии 5 метров от таблицы пациент закрывает один глаз, после чего называет картинку или букву, на которую указывает врач. Проверка проводится для каждого глаза при определенном освещении комнаты.
На результаты могут повлиять некоторые факторы, которые учитываются специалистом – малыш оказывается в незнакомой обстановке, поэтому он легко может испугаться и дать неверные ответы
Для предотвращения данной ситуации важно создать доверительные отношения между ребенком и врачом. Также необходимо убедиться в том, что пациенту известны буквы и рисунки, присутствующие на таблице
Если ребенок младшего возраста не может назвать картинки, амблиопия может быть заподозрена при негативной реакции на окклюзию (заклейку) лучше видящего глаза.
Выявление нарушений зрения на первичной консультации требует повторного прохождения процедуры. Последующее обследование начинается с плохо видящего глаза.
Что такое экзофтальм?
К сведению! Экзофтальм – это патология, при которой глаза выпячиваются из орбитальной полости, но не за счет увеличения размера глазного яблока, а по причине смещения органа зрения.
У женщин такое нарушение встречается в основном при эндокринных заболеваниях, в то время как для пациентов мужского пола характерно пучеглазие, возникающее как последствие травм глаз.
При экзофтальме глаза выпячиваются вперед и смещаются в сторону – форма прямого (осевого) выпячивания встречается достаточно редко.
Помимо визуально заметного выпячивания еще одним симптомом патологии является образование белого просвета между верхним веком и радужной оболочкой.
Также у людей с пучеглазием в качестве дополнительного симптома отмечается потемнение кожных покровов век.
Лечение
Часто вылечить халязион у ребенка можно консервативными методами. Для этого назначаются:
- Теплые компрессы – полотенце следует намочить в горячей воде, отжать, слегка остудить до комфортной температуры, и приложить к пораженному веку на 5-7 минут. При остывании – снова смочить полотенце в горячей воде и отжать. Также для этой цели можно использовать смоченные в горячей воде и отжатые ватные диски. Повторить несколько раз за одну процедуру, 2-4 раза в день.
- Сухое тепло. В домашних условиях чаще всего для этого применяется сваренное вкрутую яйцо, обернутое чистой сухой тканью.
- Физиопроцедуры.
- Массаж края века. Делается круговыми и перпендикулярными краю века движениями, без сильного надавливания. За одну процедуру массажа следует сделать 15-20 движений, повторять 2-4 раза в день. Массаж противопоказан при нагноении халязиона.
Перед компрессами, массажем следует очистить край века и ресницы, если на них скопилось большое количество корочек, чешуек. Загрязнения снимают ватным тампоном, смоченным теплой водой, при необходимости предварительно размочив их.
Если заболевание сопровождается синдромом «сухого глаза», назначаются увлажняющие капли. Если халязиону сопутствует блефарит (воспаление края века), врач может назначить противовоспалительные капли и/или мази.
При присоединении инфекции и нагноении показаны капли и мази с антибиотиками. При крупных размерах уплотнения иногда практикуют введение в его полость при помощи инъекций гормональных средств.
При формировании абсцесса его вскрывают. Также показаниями к оперативному лечению являются значительный рост халязиона, отсутствие эффекта от консервативной терапии. Процедура иссечения малотравматичная, в основном проводится под местной анестезией. После вскрытия полости и вылущивания пораженной железы назначаются антибактериальные промывания и капли. Альтернативой иссечению является удаление халязиона лазером, однако процедура имеет противопоказания и проводится не во всех клиниках.
В некоторых случаях после оперативного удаления халязиона забирается биоматериал для гистологического анализа. Он проводится не всегда, в основном при быстром росте образования, частых рецидивах. Исследование необходимо для исключения аденокарциномы мейбомиевой железы.
Любые методы лечения, даже такие простые, как местные теплые компрессы, должен назначать врач, самолечение недопустимо, так как оно может привести к развитию осложнений. В случае часто рецидивирующих, множественных халязионов следует искать общую причину их возникновения (возможные хронические заболевания, сниженный иммунитет) и заниматься ее устранением.
Причины
Существует множество причин, по которым образуется диспропорция глаз. Некоторые из них безобидны, другие являются признаком заболевания, для которого требуется лечение. Еcли состояние вызвано физиологическим фактором, терапия не нужна, постепенно органы зрения человека придут к норме.
Аномалии развития
Такое состояние может быть следствием генетического фактора, то есть передачи строения глазных яблок по наследству от родителей к детям. Другой причиной может быть отклонение в эмбриональном развитии по причине проникновения через плаценту вирусов, инфекций.
Инфекции
Первоначально инфекция, попадая на органы зрения, концентрируется в области конъюнктивального мешка. Если отсутствует лечения, бактерия распространяется в более глубокие ткани. Если такое явление образуется только на одном глазу, он постепенно увеличивается, другой остается в норме.
Невралгия
Патология образуется в результате переохлаждения, инфекционного и вирусного процесса в нервной ткани. Она воспаляется, из-за чего происходят изменения в тканях, которые иннервируются. Если воспалительный процесс распространяется на обширную область, изменения затрагивают не только глаза, но и окружающие ткани.
Патологии сосудов
Причиной может сдать затруднение кровоснабжения глаза, вследствие чего образуется атрофия тканей. Если в процесс вовлечены нервные ткани головного мозга, присутствуют признаки невралгии, нарушение рефлексов.
Механические повреждения
![]() Это могут быть травмы, ушибы, переломы окружающих костей, гематома. Также патология развивается вследствие неправильного использования контактных линз, когда модель начинает натирать на область глаз, то приводит к его увеличению и воспалению.
Это могут быть травмы, ушибы, переломы окружающих костей, гематома. Также патология развивается вследствие неправильного использования контактных линз, когда модель начинает натирать на область глаз, то приводит к его увеличению и воспалению.
Аллергия
У пациентов, которые имеют сезонную аллергию, образуется обострение без проведения лечения. Ткани, расположенные вокруг глаз начинают отекать, вследствие чего происходит их увеличение. Другой глаз может сохранять свою форму, если действие аллергена на него не распространилось. Человек с такой патологией чувствует острую боль, зуд, жжение, раздражение. Он не может открыть или закрыть глаза.
Симптомы экзофтальма
Клинические симптомы пучеглазия зависят от его этиологии. Для той или иной его разновидности характерны соответствующие признаки. Общий симптом — выпуклость глаз. Как правило, это заметно со стороны. Глазное яблоко может смещаться не только вперед, но и немного вбок, как при косоглазии. Некоторые люди жалуются на боль при движении глазами.
Наблюдаются и другие офтальмологические признаки:
- отечность слизистой;
- сухость роговицы;
- слезоточивость;
- диплопия;
- светочувствительность;
- покраснение склеры;
- несмыкание век;
- снижение остроты зрения.
Любой их этих симптомов должен стать поводом для визита к офтальмологу. Сигналом могут послужить и системные признаки первичного заболевания, на фоне которого развивается экзофтальм: слабость, быстрая утомляемость, бессонница, частые головокружения, быстрая потеря веса, повышенное потоотделение, тахикардия, нервозность, беспокойство и пр.
Профилактика и лечение
Зная причины, справиться с дёргающимся веком и не допустить ухудшения ситуации будет легче. Вот несколько простых вариантов:
- давать организму нужное количество времени на отдых и восстановление, правильно организовать время сна,
- пить меньше кофеиносодержащих напитков, лучше заменить водой,
- стараться не создавать и не входить в стрессовые ситуации, а относится ко всему спокойно и рассудительно,
- делать гимнастику для глаз,
- давать глазам отдых в перерывах между занятиями чем-либо,
- не употреблять алкоголь,
- правильно организовать рабочее место, настроить свет и проветривать помещение.
![]() лечение миокимии
лечение миокимии
В некоторых случаях этих простых действий будет достаточно, чтобы избавиться от проблемы. Но если это не приносит никакого результата, нужно обратиться к врачу. Вместе с ним пройти обследования нервной системы и зрения, внутренних органов, после он подберёт подходящее лечение (лекарства, корректировка образа жизни, линзы, очки). Обратиться к специалисту следует в любом случае, так как самолечением можно усугубить ситуацию.
По каким причинам двоится в одном глазу
К офтальмологам часто обращаются пациенты с жалобами на нечеткость зрения левого или правого глаза — монокулярную диплопию, которая может быть вызвана следующими патологиями:
- Вывих хрусталика. Один из важнейших элементов зрительного аппарата покидает нормальное положение;
- Недостаточность влаги в роговице. Такое случается, если в помещении сухой воздух или при длительной работе за компьютером;
- Астигматизм. Одна из самых распространенных патологий глаз. Для астигматизма характерно нарушение формы зрительного органа, хрусталика или роговицы. Бифуркация наиболее выражена при чтении при напряжении глаз;
- Катаракта. Второе название аномалии – помутнение хрусталика, обычно возникающее у людей после сорока лет;
- Инфекционные заболевания роговицы.
Некоторые проблемы, например, сухость глаз, легко снимаются специальными каплями, тогда как инфекционные заболевания требуют длительного и комплексного лечения.
Почему дергается глаз
Движения мышц век, происходящее против воли человека какое-то время, называется нервный тик (гиперкинез). Подавить его можно, но не всегда и ненадолго. Причин такого явления у взрослых довольно много:
- Затянувшийся стресс, эмоциональное потрясение, сильное волнение, переживания, то есть, все ситуации, сопряженные с напряжением мышц. Миокамию (непроизвольное, спонтанное сокращение мышц нижнего и, реже, верхнего века) провоцирует ложный сигнал, отправленный мозгу возбужденными нейронами.
- Недостаток сна. Но если раньше считалось, что его норма для взрослого человека 8–9 часов, то сейчас специалисты утверждают – для каждого человека такой показатель индивидуален. В любом случае, если для полноценного отдыха организму не хватает необходимого времени сна, то он дает о себе знать, в том числе, и тиками.
- Авитаминоз – нехватка витаминов.
- Электролитный дисбаланс в силу нехватки в организме кальция, магния, других микроэлементов – итог неправильного питания.
- Перенапряжение глаз при долгом пользовании компьютером и другими новомодными гаджетами, чрезмерном просмотре телевизионных программ, чтение при плохом освещении.
- Побочный эффект определенных медикаментов. Поэтому рекомендуется перед тем, как принимать какой-либо препарат, внимательно изучить прилагаемую инструкцию.
- Излишнее увлечение напитками, содержащими кофеин – чая, кофе, некоторых видов газировки.
- Травма глаза, попадание в него инородного тела или раздражающих веществ.
- Вредные привычки, вызывающие перевозбуждение нервной системы – употребление алкоголя, курение.
- Сухость слизистой, так называемый «сухой глаз». Роговица не увлажняется должным образом слезной жидкостью, и нейроны посылают мозгу ложный импульс.
- Органическое поражение центральной нервной системы, ведущее к повышению нервно-рефлекторной возбудимости и снижению мышечного тонуса и рефлексов.
- Обострение болезней глаз – блефарита, конъюнктивита и др.
- Ослабленный иммунитет после перенесенной операции, гриппа, ОРЗ, ОРВИ и других инфекционных заболеваний.
- Воспаление горла – хронический тонзиллит. Частое сглатывание слюны вследствие болезни вызывает спазм мышцы века.
- Непроизвольное движение яблок глаз – нистагма.
- Лицевой гемиспазм – поражение лицевого нерва.
- Серьезные заболевания, в симптоматику входит тик глаза – опухоль мозга, паралич Белла, синдром Туретта, энцефалит, болезнь Паркинсона.
Психосоматика нервного тика глаза
Существует психосоматическая теория развития гиперкинеза. Так, считается, что движением век руководит подсознание: глаза закрывается при обиде, нежелании принимать реальность, страхе. Почему? А потому что мы инстинктивно закрываем их, испугавшись.
Знаменитый психолог Лиз Бурбо утверждает, что нервный тик развивается у взрослого человека, внутреннее напряжение которого достигло апогея. Он так долго себя сдерживал, что дальше поступать так просто нет сил. Подавляться может агрессия, тревога, страх, гнев, печаль.
Как специалист в сфере личностного развития, Бурбо дает совет людям, страдающим от тиков: ослабьте самоконтроль, проявляйте в полной мере свои эмоции, воплощайте желания в жизнь, не старайтесь казаться лучше. Просто полюбите себя, ведь всем сразу нравиться не получится, принимайте себя таким, как есть.
Другой не менее именитый психолог Луиза Л. Хей полагает: глаз дергается у взрослого человека со склонностью к паранойе, который полагает, что он постоянно находится под наблюдением всевидящего ока и боится этого.
Хей указывает свои пути исцеления, перекликающиеся с коллегой. Нужно проанализировать язык тела и понять: и причина, и избавление от проблемы находятся внутри. Если перевести страх с подсознания на сознание, понять его причину, то болезнь начнет отступать. Страх следует воспринимать как защитника, помощника, учителя.
Оба специалиста советуют: тем, кто не может выявить причину страха, а с ней – и появление гиперкинеза, лучше обратиться за помощью к психологу или психотерапевту.
Определение угла косоглазия
При формировании амблиопии на фоне косоглазия врач определяет угол косоглазия по Гиршбергу. Для этого ребенка просят посмотреть на офтальмоскоп, после чего врач фиксирует световые отблески. В норме блик проектируется на середине зрачка, но при косоглазии – на краю зрачка, в его пределах или за его пределами, что и определяет угол отклонения.
Определение характера зрительной фиксации — важнейшая диагностическая процедура при любой форме амблиопии, так как от зрительной фиксации зависит схема лечения.
Пройдите полное обследование зрения
в глазной клинике «Леге Артис»
Пора исправить зрение!
Запись на прием по телефону:
8(804) 333-02-14
Звонок бесплатный
Синдром Грефе: что это такое, причины, симптомы, осложнения, диагностика и лечение
Синдром Грефе: что это такое, причины, симптомы, осложнения, диагностика и лечение
Синдром Грефе (болезнь Грефе, гидроцефальный синдром) — неврологическое заболевание, характеризующееся двусторонним параличом глазодвигательных мышц на фоне дегенеративных процессов в нервных клетках. Симптом Грефе (симптом заходящего солнца) — одно из проявлений синдрома. Такое название обусловлено особым положением глаз, при котором ребенок будто бы смотрит вниз, а часть радужной оболочки находится за нижним веком. Данная патология чаще всего выявляется у новорожденных, но иногда заболевание поражает взрослых людей.
Лечение
Методы лечения синдрома Грефе зависят от результатов диагностики, устранением болезни занимаются нейрохирурги, неврологи и офтальмологи
Если симптом Грефе у новорожденного не имеет сопутствующих патологий, то он не нуждается в специализированном лечении. Проблема проходит по мере взросления ребенка при соблюдении следующих рекомендаций:
- правильный режим дня;
- тщательная личная гигиена;
- ребенок должен получать кормление по первому же требованию;
- профессиональный массаж.
Все это способствует быстрому укреплению нервной системы малыша.
Если у младенца диагностирован синдром Грефе (а не только симптом), лечение патологии будут осуществлять следующие специалисты:
- нейрохирург;
- невролог;
- офтальмолог.
Побороть недуг можно лишь комплексным подходом. Как правило, синдром Грефе у новорожденных лечится в специализированных неврологических центрах.
Препараты
Медикаментозная терапия основана на применении следующих препаратов:
- Диуретики. Действие данных медикаментов основано на выведении лишней жидкости из организма. Наиболее известным представителем препаратов данной группы является Фуросемид.
- Ноотропы. Оптимизируют деятельность ЦНС, нормализуют нейрометаболические процессы, протекающие в головном мозге.
- Поливитаминные комплексы, обеспечивающие поддержку организма. Наиболее известными представителями группы являются такие препараты, как Мильгамма и Комбилипен.
- Препараты для улучшения тонуса сосудов и нормализации мозгового кровообращения – Курантил, Актовегин.
- Седативные средства – Диазепам, Тазепам.
- Противовирусные препараты и антибиотики (при необходимости).
Лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
От результатов терапии зависит не только здоровье, но возможность полноценной жизни больного лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
Если у больного возникает тяжелый приступ синдрома, то он нуждается в проведении экстренного лечения. Как правило, оно предполагает процедуру дегидратации. Для этого выполняются внутримышечные инъекции препарата Лазикс или его аналогов.
Физиотерапия
Стабилизировать состояние пациента помогают следующие процедуры:
- иглоукалывание;
- ЛФК;
- электрофорез;
- магнитотерапия.
Хирургическое лечение
В случае неэффективности консервативного лечения синдрома Грефе применяется хирургическое вмешательство с целью улучшения оттока ликвора из черепной коробки. Варианты оперативного лечения:
- шунтирование;
- вентрикулярная или люмбальная пункция;
- эндоскопическая операция.
Народная медицина
Народные средства позволяют в значительной степени улучшить состояние больного. Однако не следует рассматривать данные рецепты в качестве полноценного лечения – они позволяют лишь повысить эффективность препаратов официальной медицины.
Наиболее популярными при лечении синдрома Грефе являются:
- Настойка листьев мяты с добавлением эфирного масла эвкалипта и плодов боярышника.
- Настой крапивы и череды.
- Отвар шелковицы.
- Отвар сухих или свежих листьев подорожника.
Употребление таких продуктов, как чеснок и лимон, позволяет в значительной степени облегчить состояние больного.
Вышеописанные средства способствуют нормализации внутричерепного давления. Они эффективно борются с проявлением патологических симптомов. Однако перед приемом народных лекарств необходимо обязательно проконсультироваться со специалистом. Он наверняка сможет предложить наиболее эффективные и безопасные методики.
Стадии тяжести патологических процессов
Амблиопия проявляется от незначительного снижения зрительной функции и до резкого ухудшения видимости объектов. При первой степени заболевания своевременно выявить нарушения зрения у ребенка практически невозможно. Слабую степень амблиопии (острота зрения 0,4-0,8) диагностируют на профилактических осмотрах у офтальмолога.
Средняя степень (острота зрения 0,2-0,3 ) нарушений также может не иметь клинических признаков и выявляется при офтальмологическом обследовании.
При высокой степени амблиопии зрение ребенка ухудшается (острота зрения 0,1-00,5 ), снижается зрительное восприятие информации.
Наиболее высокая степень нарушений (от 0,04 и ниже) проявляется резким снижением зрения, ребенок не может видеть объекты.
Асимметрия глаз у ребенка: причины
Причины глазной асимметрии у детей практически не отличаются от причин, вызывающих патологию у взрослого. К наиболее распространенным из них можно отнести:
- болезни почек — в этом случае нарушается отток жидкостей из тканей, образуются отеки, которые нередко ведут к подобным проблемам;
- травмы, например, в результате занятий спортом;
- инфекции глаз;
- нарушения работы головного мозга.
В обязательном порядке следует обратиться к педиатру в следующих случаях:
- если дефект возник неожиданно на фоне полного здоровья ребенка;
- если помимо различия между глазами у ребенка возникают дополнительные симптомы в виде болезненности, зуда или жжения;
- если разница между глазами достаточно велика, или если глаз практически не открывается.
Какие еще болезни могут вызвать визуальное раздвоение предметов?
Наиболее частые причины двоения в глазах:
- эпилептические припадки, мигрень, внезапное повышение внутричерепного давления, черепно-мозговые травмы;
- ОРВИ, дифтерия, столбняк, инфекционные заболевания, негативно влияющие на состояние нервной или мышечной системы.
- глазной миозит, двусторонний паралич глазных мышц на фоне неврологических нарушений, миастения, врожденная аномалия без мимики, диффузный токсический зоб, другие заболевания, поражающие двигательные мышцы;
- злокачественные и доброкачественные опухоли, гнойное воспаление орбиты, гематома, перелом стенки глазницы;
- сахарный диабет, паралич позвоночника, рассеянный склероз, другие патологии, вызывающие нарушение иннервации мышц, двигающих глазное яблоко;
- повреждение зрительного нерва, отек внутренней сонной артерии, опухоли, сдавливающие зрительный нерв;
- воспалительные процессы в головном мозге – менингит, энцефалит.
При появлении неприятных симптомов бифуркации рекомендуется посетить врача, который расскажет, что делать. Диплопия возникает по разным причинам, главное – выявить первоначальное поражение и своевременно начать лечение.
В экстренных случаях
Если длительное консервативное лечение не помогает, прибегают ко второму этапу — промыванию слезных путей. Для этого врач под местной (капельной) анестезией вставляет в слезный каналец специальный зонд и проводит его через слезные пути. После чего слезные пути промываются антисептическим раствором. Такая процедура, как правило, приводит к полному излечению ребенка.
Процедура промывания проходит быстро и, как правило, достаточно легко. Во время процедуры ребенок беспокоен, но затем быстро успокаивается. Местной капельной анестезии достаточно для того, чтобы не чувствовать боли. Однако к ней необходимо подготовиться заранее. Перед процедурой необходимо взять общий анализ крови, в котором указано время свертывания крови, справку от педиатра о возможности проведения процедуры. После процедуры врач назначает антибактериальные капли. Повторное промывание требуется лишь в редких случаях.
Специальная гимнастика при диплопии
Самый эффективный метод терапии при двоении в глазах – комплекс упражнений, которые можно сделать дома. Существует множество различных методик, улучшающих состояние при диплопии.
Упражнения для восстановления кровотока:
- Посмотрите направо, затем налево. При этом глаза остаются неподвижными, вращается только голова;
- Наклоняйте голову влево, пока не коснетесь плеча;
- Выполняйте круговые движения плечами с опущенными руками;
- Наклоняйте голову вправо, до соприкосновения с плечом;
- Вращайте плечи, опираясь в них руками;
- Наклоняйте голову вперед, затем назад, глаза неподвижны.
Все техники выполняются в интенсивном режиме, но плавно, по десять раз в день.
Упражнения для глаз:
- Перед началом гимнастики моргните несколько секунд. Сядьте в удобное положение;
- Посмотрите вверх, затем посмотрите вниз, задержитесь на несколько секунд. В этом случае голова остается неподвижной;
- Переместите взгляд влево, затем вправо. Голова не двигается;
- Нарисуйте глазами две диагонали в воздухе, чтобы получился «крест»;
- В воздухе глазами нарисуйте квадрат сначала по часовой стрелке, затем против часовой стрелки;
- Возьмите карандаш и протяните руку, посмотрите на него. Постепенно подносите предмет ближе к носу, не отводя взгляда. Вернитесь в исходное положение. Затем задержитесь на удаленном объекте в течение трех секунд;
- Двигайте глазами по часовой стрелке и против часовой стрелки;
- Крепко закройте и откройте глаза.
Каждый прием выполняется от пяти до двадцати раз.
Упражнения для укрепления глазных мышц:
Проведите линию на листе бумаги и прикрепите изображение к стене. На линию нужно смотреть, поворачивая голову в разные стороны. Это укрепляет моторные мышцы и учит сосредотачиваться на конкретном объекте.
Тренироваться нужно каждый день по 2-6 раз в разное время. Исходное расстояние от рисунка до пациента — 50 см, его постепенно увеличивают. Упражнение эффективно на всех стадиях заболевания и подходит для профилактики с целью повышения остроты зрения.
Есть упражнения, разработанные Т. Кащенко. Они представляют собой упражнения с призмами и состоят из трех этапов:
- возбуждение двоения в глазах;
- формирование бификсации – рефлекс, позволяющий объединить 2 изображения в одно;
- закрепление достигнутого результата.
У каждого этапа свои задачи. Такую гимнастику делают в клиниках под наблюдением специалиста.
Факторы риска
Привести к развитию функциональных нарушений зрительного анализатора могут некоторые патологические состояния и неблагоприятные факторы:
- аметропия — отклонение преломляющей силы глаза от возрастных значений;
- косоглазие;
- ДЦП;
- нарушение психического развития;
- III и IV степень недоношенности ребенка;
- недостаточный вес новорожденного;
- наличие офтальмологических заболеваний у близких родственников (амблиопия, косоглазие, помутнение хрусталика).
Наличие вредных привычек у беременных женщин (курение и прием алкоголя) в несколько раз повышает риски развития дисфункций зрительной системы.
Симптоматика заболевания
Основной симптом халязиона – появление на веке у ребенка округлой припухлости в виде узелка. Образование безболезненное, не спаяно с кожей, но плотно прилегает к хрящевой пластине века. В величину припухлость обычно достигает 5-7 мм. Кожа на ней уплотнена, натянутая, блестящая, может быть слегка гиперемированной. Краснота обычно более выражена на внутренней поверхности века. В центре уплотнения, в месте выхода выводного протока железы может появиться пятно серого цвета.
Еще до появления уплотнения ребенок может жаловаться на дискомфорт, ощущение «песка» в глазу, быструю утомляемость глаз, незначительную болезненность при моргании, повороте глазного яблока. Постепенно нарастает отечность века и формируется узелковое образование.
Если халязион достигает значительных размеров, он давит на глазное яблоко, что приводит к нарушению зрения, астигматизму.
Изредка отмечаются повышенная светочувствительность, слезотечение, зуд кожи век. При присоединении бактериальной инфекции появляются сильный отек века, покраснение, болезненность, при тяжелом течении воспаления – страдает общее состояние пациента, поднимается температура тела.
Халязион может быть одиночным и множественным; поверхностным, когда воспаление локализуется только в самой мейбомиевой железе, и глубоким, когда воспаление затрагивает хрящ века. Отдельно выделяют абсцедирующий халязион, или пиогенную гранулему, – острый воспалительный процесс в результате присоединения вторичной инфекции.
Причины появления халязиона у детей
У детей развитие заболевания нередко провоцируют физиологические причины – узость протоков мейбомиевых желез, слабость гладких мышц века, участвующих в выведении секрета.
Часто халязион возникает на фоне других офтальмологических заболеваний – блефаритов, конъюнктивитов, ячменя.
Выделяют и неспецифические причины патологии. Это:
- гормональные изменения и нарушения (поэтому халязион нередко появляется в подростковом возрасте), эндокринные заболевания, часто – сахарный диабет I типа;
- кожные патологии – розацеа, себорейный дерматит, угревая болезнь;
- болезни органов пищеварения – дисбактериоз, диспепсические расстройства, дискинезия желчевыводящих путей;
- частые простудные заболевания, иммунодефицитные состояния;
- авитаминоз, стресс, постоянное переохлаждение, нарушение правил личной гигиены.
Какой врач лечит синдром Гретте?
Даже если малышу был поставлен данный синдром, в большинстве случаев, это не должно вызывать излишних переживаний. Ведь если синдром выражается лишь в некорректном положении глаз и отмечается вскоре после рождения малыша, в большинстве случаев, это состояние проходит само по себе без медицинского вмешательства. Однако если этот недуг не проходит долго и к нему присоединяются дополнительные болезненные симптомы, придётся начать лечение у детского невропатолога. Лечащий врач может ребёнка на комплексное обследование, в которое может также быть включено УЗИ мозга младенца. После получения результатов обследования врач сможет сделать выводы о серьёзности недуга и назначить соответствующее состоянию ребёнка лечение.
Крайне важно для родителей позаботиться о том, чтобы полученные от врача рекомендации по лечению младенца были проведены в полном объёме. Не стоит прерывать курс лечения тот час же после улучшения состояния ребёнка, ведь снятие либо ослабление симптомов ещё не говорит о выздоровлении
В зависимости от общего состояния младенца, тяжести имеющихся симптомов и эффективности назначенного лечения, врач может решить, стоит ли ложить ребёнка в больницу, или лечение может быть продолжено в домашних условиях. Конечно, нарушения работы сердечной и дыхательной деятельности, а также повышенное внутричерепное давление — это весьма опасные состояния, угрожающие жизни ребёнка. Однако нужно помнить, что синдром Грефе далеко не всегда говорит о наличии каких-либо тяжёлых недугов
Поэтому, при лечении данного заболевания крайне важно чётко следовать рекомендациям лечащего врача невропатолога, не преуменьшая, но и не преувеличивая тяжесть состояния своего ребёнка
Симптом заходящего солнца, или почему глаза «уходят в тень»
![]()
Симптом заходящего солнца, или почему глаза «уходят в тень»
Почему симптом заходящего солнца имеет столь поэтическое название? Потому что белок глаза подобен небу – особенно если глаза с голубой поволокой, центр же его – роговица и радужка с плоским колодцем зрачка, в этом мелкомасштабном небе весьма напоминают солнце.
И это«солнце» почти всегда находится в центре «неба», за исключением редкого «зырканья» вбок или манерного закатывания глаз кверху в момент особо «сочных» ощущений.
Но иногда наступают моменты, когда «солнце» заметно клонится к «горизонту» нижнего века, смещаясь вниз и отчасти кнутри, оставляя над собой неестественно широкую полосу обычно закрытой верхним веком склеры.
Полностью, впрочем, за нижнее веко «солнце» зайти не может, ибо это невозможно по причинам чисто биологическим – у мышц, вращающих глазное яблоко в разных направлениях, есть длина и предел сократимости, поэтому ни одна из них не «перетянет» свою «контру» – мышцу с противоположными намерениями.
Но «вертящие глазами» мышцы работают не сами по себе, они исполнители чужой, «высшей воли», исходящей из ядер глазодвигательных и блоковых нервов (III и IV пары черепных нервов), дислоцированных в дне III желудочка головного мозга.