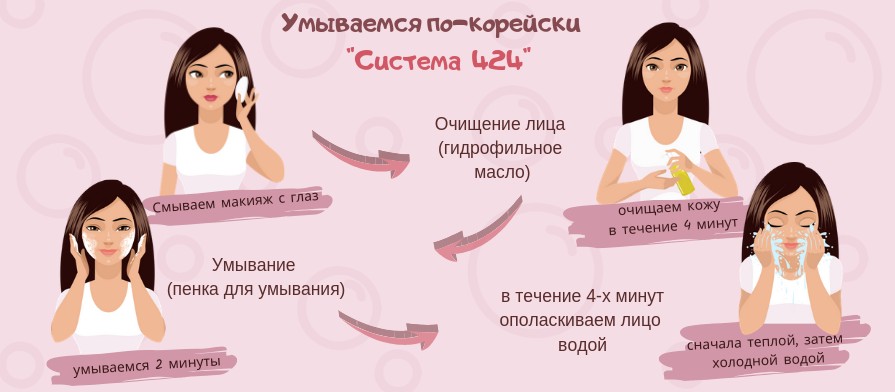
Что можно есть в первые дни
Принимать пищу можно спустя несколько часов от последнего эпизода рвоты или жидкого стула. Строгих рекомендаций нет: скорее всего, вы сами почувствуете, когда захочется есть. Начинать лучше с легких продуктов: риса, хлеба, соленых крекеров или бананов.
«Одна из самых проверенных диет — BRAT (banana, rice, applesauce and toast) — включает в себя бананы, рис, яблочное пюре и хлеб. Этот набор содержит необходимые микроэлементы, клетчатку и достаточно легко усваивается. При нормализации стула можно переходить на привычную вам диету», — рассказывает Алексей Олегович.
В первые дни стоит воздержаться от продуктов, усиливающих моторику желудочно-кишечного тракта: напитков, содержащих кофеин или алкоголь, молочных продуктов, а также острых, жареных или жирных блюд.
Когда стоит обратиться к врачу?
-
- если отравление связано с употреблением грибов, морской рыбы или консервов (возможные источники нейротоксичных веществ);
- при угнетении сознания — если человек впал в бред, у него начались галлюцинации;
- при онемении в конечностях или судорогах;
- если температура выше 38°С держится более суток;
- при появлении прожилок крови в стуле или рвоте;
- если состояние не улучшается по прошествии 2–3 суток;
- если у вас маленький ребенок, которого не удается напоить.
Как правило, специфического лечения отравления не требуется
Важно соблюдать постельный режим, восполнять потерянные объемы жидкости и постепенно возвращаться к привычному рациону. Если же принятые меры не приносят облегчения и самочувствие ухудшается — не стесняйтесь вызвать скорую помощь.
Дифференциальная диагностика ОКИ
Чтобы правильно выявить инфекционного возбудителя, важно собрать анамнез и определить историю развития болезни: когда появились первые симптомы, медленно или остро развивалось заболевание, осуществлялось ли лечение дома и как это повлияло на самочувствие ребенка. Затем переходят к сбору эпдемиологического анамнеза: выясняют потенциальный источник инфекции, каков был механизм передачи, устанавливают путь заражения
Затем переходят к сбору эпдемиологического анамнеза: выясняют потенциальный источник инфекции, каков был механизм передачи, устанавливают путь заражения.
Объективное обследование ребенка – визуальный осмотр, определение симптомов и синдромов. По этим данным ставят предварительный диагноз. Для того чтобы его подтвердить, проводят лабораторные исследования кала, мочи, крови, рвотных масс.
Лабораторные методы диагностики:
- Микроскопический или бактериоскопический метод – под микроскопом рассматривают биологический материал, взятый от больного. Мазок-отпечаток окрашивают специальным красителем, что дает возможность определить возбудителя. Преимущество – быстрота, результат готов через несколько часов.
- Иммунофлюоресцентный метод – применение специфических сывороток, в которых содержаться антитела к предполагаемому возбудителю. Относится к ранней диагностике.
- Бактериологический метод – выделение (выращивание) чистой культуры, с последующим изучением особенностей и свойств патогенной микрофлоры. В среднем продолжительность исследования занимает 4 дня. Чтобы результат посева был достоверным, взятый материал необходимо доставить в лабораторию незамедлительно (в течение 2 часов).
- Серологический метод – обнаружение антител к возбудителю в сыворотке крови ребенка. Исследование является достоверным и точным.
По показаниям проводят инструментальную диагностику – УЗИ органов брюшной полости, колоноскопию, ректороманоскопию, лапароскопию.
Поступление и выход воды из организма
Каждый день в наш организм вода поступает с напитками и пищей, а также определенное количество воды образуется при обмене веществ (например, при сжигании жиров). В среднем в организм человека ежедневно поступает около 1450–2800 мл воды:
- напитки (550–1500 мл)
- еда (700–1000 мл)
- обмен веществ (300 мл).
И с помощью работы кожных покровов и легких, желудочно-кишечного тракта и мочевыделительной системы ежедневно из организма человека выводится такой же объем воды (1450–2800 мл):
- моча (500–1400 мл)
- испарение кожными покровами (450–900 мл)
- выдыхаемый воздух (350 мл)
- стул (150 мл).
Однако, при изменении интенсивности работы организма (физических нагрузках, различных заболеваний) наше тело нуждается в большем объеме поступающей жидкости.
Сколько нужно пить ежедневно именно мне?
Для ответа на этот вопрос вам помогут «банальные» и общедоступные анализы — клинический анализ крови с определением гематокрита, общий анализ мочи с определением удельного веса.
Для более информативной оценки наличия жидкости в организме поможет проведение биоимпедансометрии — по итогам процедуры вы увидите сколько в вашем организме содержится жидкости, жировой массы и безжировой массы, включающей кости, мышцы и внутренние органы.
По результатам этих обследований врач сможет точно сказать есть ли необходимость в коррекции питьевого режима и не только.
Причины возникновения диареи
Прежде чем задаваться вопросом «как лечить диарею», следует разобраться в причинах ее возникновения. Чаще всего проблема возникает вследствие пищевой токсикоинфекции, после употребления непригодных или несовместимых между собой продуктов, из-за приема алкогольных напитков или кофе. Кроме того, обилие в рационе жирной и острой пищи так же может стать причиной возникновения диареи.
Причины диареи у взрослых требуют детального изучения, особенно, если она не вызвана употреблением лекарств или продуктов не первой свежести. Чаще всего диарея выражается в качестве прямой симптоматики нарушения работы ЖКТ, провоцируемые бактериями, вирусами и паразитами. Вирусная диарея может очень быстро передаваться между людьми через немытые пищевые продукты, загрязнённую воду или между людьми при несоблюдении должной гигиены. При этом больной начинает испытывать симптомы, характерные для острой интоксикации: повышенная температура тела, ломота в мышцах, общее плохое самочувствие, отсутствие аппетита, тошнота. Тяжелая кишечная диарея нередко приводит к развитию эрозий и язв, из-за чего в стуле может оказаться кровь.
Помимо всего этого, диарея может выть вызвана иными серьезными проблемами со здоровьем пациента:
- недостаточностью ферментов поджелудочной железы при ее патологиях;
- доброкачественными или злокачественными опухолями в поджелудочной железе;
- при ишемических проявлениях в тонком и толстом кишечнике;
- дисбиозом кишечника;
- при резекциях желудка или кишечника;
- при врожденных патологиях процессов впитывание кишечником полезных веществ из пищи;
- сахарным диабетом;
- вследствие приема некоторых медикаментозных препаратов;
- из-за невралгических расстройств.
Не стоит забывать, что диарея нередко предстает в виде симптоматики какого-то иного, серьезного заболевания.
Желудок и кишечник, вовлеченные в патологические процессы, неизменно сопровождаются обезвоживанием, которое пагубно влияет на всю работу кишечника в целом. Длительная диарея вымывает воду и электролиты из организма, за счет чего начинается их критическая потеря. При этом у человека может развиться витаминная и минеральная недостаточность, что впоследствии становится причиной развития анемии.
Самая опасная проблема — продолжительная диарея у маленьких детей. Быстрая потеря влаги из организма, тахикардия и низкое артериальное давление, которым сопровождается заболевание, могут привести к летальному исходу.
Причины обезвоживания при ОРВИ
Один из самых распространенных симптомов простуды – это повышенная температура тела. Именно она является главной причиной обезвоживания. При повышении температуры всего на 1 °С потери жидкости возрастают примерно на 10%. Почему так происходит?
1. При высокой температуре тела организм включает защитные механизмы, чтобы понизить температуру.
Выделение пота – самый быстрый способ охлаждения. Вместе с потом уходит излишек тепла, расходуется энергия на сам процесс потоотделения. Чем выше температура, тем обильнее человек потеет. Кроме того, с потом из организма выводятся токсичные продукты жизнедеятельности вирусов и бактерий, что ускоряет выздоровление.
2. Жаропонижающие препараты приводят к потере жидкости.
Жаропонижающие средства следует принимать, когда температура тела поднимается выше 38,5 °С. Такая температура уже опасна для самого организма.
Жаропонижающие препараты блокируют выработку пирогенов – активных веществ, которые производятся организмом в ответ на воздействие токсинов вирусов и бактерий. Пирогены раздражают участки гипоталамуса, которые отвечают за терморегуляцию, в результате чего повышается температура тела. Но при этом жаропонижающие препараты способствуют расширению сосудов, что тоже приводит к усиленному потоотделению.
3. Повышение температуры тела ускоряет обмен веществ.
Это значит, что вода активно расходуется и в обычных процессах обмена веществ, необходимых для поддержания жизнедеятельности организма, а значит, пополнять ее запасы следует чаще.
Лечение
Лечение обезвоживания у детей направлено на немедленное восполнение потери жидкости — перорально, внутривенно или же с применением зонда.
![]() Для отпаивания ребенка подойдут:
Для отпаивания ребенка подойдут:
- вода (бутилированная детская или отфильтрованная кипяченая);
- отвар рисовой крупы (приостанавливает рвоту, диарею, снимает раздражение слизистой оболочки желудка, выводит токсические вещества);
- компот из сухофруктов, сваренный без добавления сахара;
- аптечные средства, восполняющие потерю электролитов, например Регидрон, Регидралит, Хумана-Электролит;
- отвар изюма (150 гр заливают литром горячей воды и кипятят на медленном огне в течение 20 минут) отлично помогает восстановить нормальный уровень калия в организме;
- раствор для регидратации, изготовленный в домашних условиях (20 гр сахара, 3,5 гр соли, 2,5 гр соды разводят в 1 литре кипяченой воды).
Не стоит предлагать ребенку большое количество жидкости сразу — это лишь спровоцирует очередной приступ рвоты. Отпаивание производят постепенно: по 1 чайной ложке каждые 5 минут.
В случае неукротимой рвоты, категорического отказа ребенка принимать жидкость, осложнениях сахарного диабета, а также при состояниях, связанных с потерей сознания, регидратация осуществляется путем внутривенной инфузии растворов натрия хлорида и глюкозы. Также в условиях медучреждения при постоянном контроле за показателями крови, ребенку вводятся препараты калия и растворы бикарбоната.
В особо тяжелых ситуациях восполнение необходимого количества жидкости может осуществляться через назогастральный зонд.
При первых признаках данного состояния следует незамедлительно обратиться к врачу. Именно он подберет нужную схему лечения, а главное — сможет выявить основное заболевание, ставшее причиной обезвоживания.
Восстанавливающая диета
На время лечения, а также неделю после нормализации состояния малыша, рекомендуется придерживаться специальной диеты — в пищу употребляют легкие, но, в то же время, насыщенные углеводами продукты. Ребенку можно предложить:
- хлебцы, тосты;
- рисовую безмолочную кашу;
- макароны с небольшим количеством сливочного масла;
- бананы;
- бульоны из нежирных видов мяса;
- картофельное пюре;
- паровые куриные котлеты;
- перетертое печеное яблоко.
Не рекомендуется употреблять:
- молочные, кисломолочные продукты;
- сладкие газированные напитки;
- соки;
- сырые фрукты, овощи;
- бобовые;
- копчености, колбасные изделия.
- шоколад, какао.
Принимать пищу необходимо в небольших количествах 5-6 раз в день. Еда должна быть умеренно теплой. Если у малыша нет аппетита, то настраивать не стоит, прежде всего нужно активно предлагать ему питье.
Цены на прием врача-педиатра
- Выезд и консультация врача педиатра (1 зона)
3 400 руб. - Выезд и консультация врача — детского хирурга в выходные и праздничные дни (5 зона)
6 000 руб. - Выезд и консультация врача педиатра (2 зона)
3 800 руб. - Выезд и консультация врача педиатра (3 зона)
4 000 руб. - Выезд и консультация врача педиатра (4 зона)
4 500 руб. - Выезд и консультация врача педиатра (5 зона)
5 600 руб. - Выезд медицинской сестры (1, 2 зоны) (без манипуляций)
2 000 руб. - Выезд медицинской сестры (3 зона) (без манипуляций)
3 000 руб.
- Назад
- 1
- Вперед
Стоимость выезда за пределы Екатеринбурга — по прайсу, в зависимости от удаленности территории.1 зона: Микрорайоны — Центральный, Автовокзал (Южный), Ботанический, Юго-Западный,Заречный ВИЗ, Широкая речка, Академический (до ул Амундсена)2 зона: Микрорайоны — Семь ключей, Сортировка, Новая Сортировка, Вокзальный, Завокзальный, Пионерский, Втузгородок, Европейский, Академический, Широкая речка3 зона: Микрорайоны — Мичуринский, Медный, Веер, Уралмаш, Эльмаш, , Уктус, Чусовское озеро, Аппаратный, Шарташ, ЖБИ, Комсомольский, Синие камни, Сибирский, Лечебный, УНЦ4 зона: Микрорайоны — Шинный, Елизавет, Солнечный, Елизавет , Вторчермет, РТИ, Совхоз, Птицефабрика, Химмаш, Компрессорный, Калиновский, Изоплит, Технопарк (часть), Кольцово, Рудный, Нижне-Исетский5 зона (до 60 км): Верхняя Пышма, Среднеуральск, Балтым, Залесье, Зеленый бор, Калина красная, Березовский, Новоберезовский, Новый исток, Растущий, Косулино, Арамиль, Патруши, Бородулино, Малый и Большой исток, Большое и Малое Седельниково, Курганово, Верхнемакарово, Решёты, Старые Решеты, Северка, Исеть, Коптяки, Кирпичный, Первоуральск, Ревда, Таватуй, Монетный, Лосиный, Старопышминск, Сарапулка, Заречный, Белоярский, Верхнее Дуброво, Бобровский, Уральский, Двуреченск, Сысерть, Кашино, Октябрьский, Полевской, Дегтярск, Горный щит, Полеводство, Медный, Палкинский торфянник, Палкино, Шувакиш
Почему ребенку хочется пить?
Это первый вопрос, которые обеспокоенные мамочки задают врачу на приеме. Сильная жажда называется «полидипсией». Подобное состояние может развиться на фоне некоторых заболеваний. Сухость во рту тоже является признаком ксеростомии — недостаточной выработке слюны. Оба симптома часто дополняют друг друга. Только в редких случаях ксеростомия проявляется без жажды. Среди главных причин такой симптоматики:
- Обезвоживание. Это самая частая причина жажды у детей. Обезвоживание связано с большой потерей жидкости. Произойти это может по следующим причинам:
- при чрезмерных физических нагрузках;
- при усиленном потоотделении в жару;
- если у ребенка кишечная инфекция с поносом и рвотой;
- на фоне подъема температуры при гриппе и ОРВИ.
Сильное обезвоживание опасно не только для здоровья, но и для жизни ребенка.
- Погрешности в меню. Повышенная жажда и жалобы на сухость во рту чаще всего объясняются особенностями меню. Переедание и соленая пища всегда вызывают сильную жажду.
- Медикаменты. Некоторые препараты, например, антигистаминные средства, которые дети часто принимают при аллергии, усиливают желание пить. Эти лекарства могут оказывать угнетающее влияние на работу слюнных желез, а мочегонные средства — увеличивают вывод жидкости из организма.
- Несахарный диабет. Это очень редкая патология почек, когда выделяется большой объем мочи. Нарушение водного баланса сопровождается постоянным желанием пить. В большинстве зарегистрированных клинических случаев несахарный диабет диагностируют именно у детей и молодых людей. В подобной ситуации болезнь обусловлена гормональным нарушением.
- Сахарный диабет. Чаше всего жалобы на жажду и сухость в ротовой полости у детей разного возраста связаны с нарушением усвоения глюкозы. Причем подобная симптоматика выступает обычно в роли первичного признака диабета.
Когда следует принимать регидрон
Аннотация к препарату уточняет, что препарат эффективен при состояниях человека, которые сопровождаются нарушением ВЭБ (водно-электролитного баланса), то есть регидрон применяется для восстановления ВЭБ, а также от обезвоживания организма. Его применение показано взрослым и малышам в случаях:
- проведения коррекционных мероприятий, связанных с ацидозом при поносе, сопровождаемом потерей влаги в умеренной форме;
- обессоливания организма;
- солнечного удара и связанного с ним нарушения ВЭБ.
- при запоре.
Регидрон порошок используется профилактическим курсом при физических упражнениях, солнечных нагрузках, которые приводят человека к интенсивной потере жидкости. Что можно назвать интенсивной и большой потерей жидкости? Это когда человек утрачивает 750 грамм веса в течение 60 минут, кроме того, когда человек худеет в течение рабочего дня на 4 и более кг. Сколько пить препарата в день, следует определить с лечащим доктором.
Оралит
Этот препарат от обезвоживания не такой сбалансированный, как предыдущий, но тоже отлично помогает восстановить баланс жидкости. Состав «Оралита»: поваренная соль, гидрокарбонат натрия, хлорид калия, глюкоза. Средство содержит самые необходимые компоненты, чтобы избавить от обезвоживания первой-второй степени. «Оралит» подходит детям, которые не хотят пить сами – маленькими порциями (по 10-15 мл) каждые 15 минут. Можно с ложечки или через шприц без иголки. В день ребенку нужно около 1 стакана раствора на килограмм веса, причем увеличивать дозировку нельзя. Если обезвоживание у новорожденного, раствор, приготовленный по инструкции, нужно развести водой еще в два раза, потому что в препарате слишком много натрия для малыша.
Оралит
Оралит – регидратирующее средство для нормализации электролитного и энергетического баланса. Способ приема – пероральный. Уменьшает или служит профилактикой обезвоживания. Эффективно восстанавливает потерянный калий, натрий и воду. Используется для восстановления жидкости и потерянных электролитов при диарее. Нормализует, нарушенные обезвоживанием, кислотно-основное и водно-электролитное равновесия. Метаболический ацидоз поддерживается глюкозой, при помощи абсорбции цитратов и солей.
Может ли дефицит влаги привести к артрозу
Именно так и происходит, если вовремя не восстановить водный баланс. В обезвоженном суставе трение хрящей усиливается, так как хрящевые ткани не приспособлены к жизни в кислой среде. Восстановиться самостоятельно они не могут, ведь для этого им не хватает жидкости. Не поможет и прием хондропротекторов, поскольку хондроитин и глюкозамин работают при условии нормального метаболизма.
Хрящевая ткань погибает и удаляется из сустава. Поврежденный участок перерабатывается лейкоцитами – к нему привлекается больше крови. Сустав набухает, в нем нарушается подвижность. В организме включаются механизмы самовосстановления. Но, поскольку для регенерации хрящевых клеток воды нет, вместо них образуются твердые костные наросты – остеофиты.
Следующий этап – нарушение подвижности сустава и постоянное трение оголенных костей. Остеофиты не обладают эластичностью, как хрящи, и не амортизируют нагрузку. Это состояние и называют артрозом – вылечить заболевание невозможно. В зависимости от степени поражения пациенту предлагают эндопротезирование сустава или инъекции протеза синовиальной жидкости.
Сустав воспалился? Возможно, вы пьете мало воды
Адиарин Регидро
Препарат содержит глюкозу, натрия цитрат, натрия хлорид, калия хлорид, диоксид кремния, аминокислотный хелат цинка. Хороший препарат для профилактики обезвоживания и восстановления уровня электролитов при диарее. Именно цинк в составе «Адиарина Регидро» помогает быстро остановить диарею. Средство идеально подходит при острых гастроэнтеритах у детей, снижая летальность из-за обезвоживания на фоне поноса на 93 %. Также «Адиарин Регидро» защищает слизистую кишечника от проникновения в кровь токсинов и бактерий. Содержимое саше нужно растворить в стакане кипяченой воды комнатной температуры. Принимать препарат от обезвоживания нужно до тех пор, пока диарея не прекратится.
Адиарин Регидро
Ядран-Галенски Лабораторий, Хорватия
Адиарин Регидро — препарат для профилактики обезвоживания и быстрого восполнения потерь воды и электролитов при диарее. Благодаря содержанию цинка (Zn) Адиарин Регидро сокращает продолжительность диареи.
от 281
Обезвоживание кожи
морщин
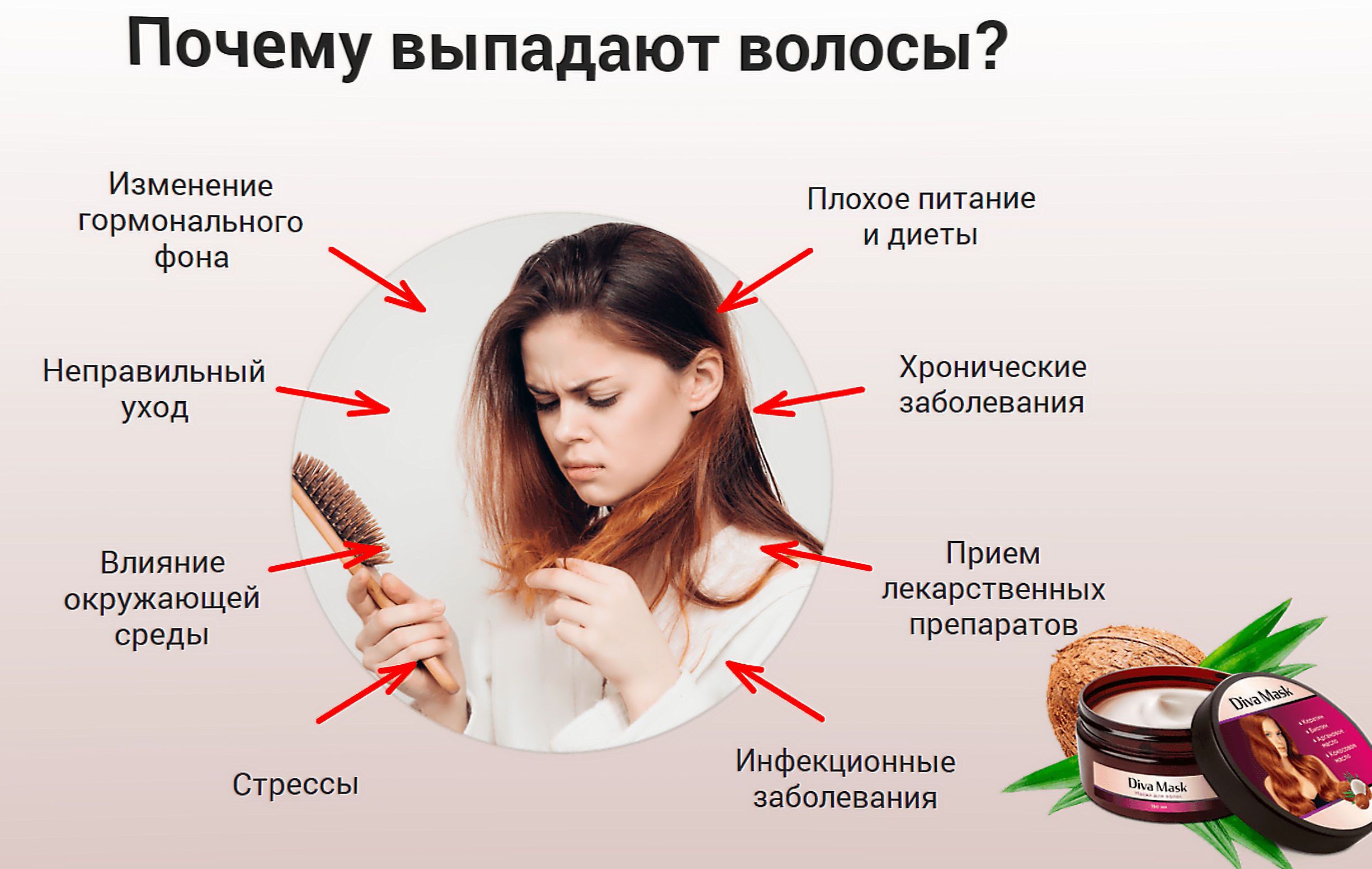
Причины обезвоживания кожи
Ниже перечислены основные причины обезвоживания кожи:
- кожные заболевания;
- патологии внутренних органов (инфекционные, гормональные, желудочно-кишечные, болезни мочеполовой системы и др.);
- отрицательное влияние окружающей среды (ультрафиолетовое излучение, низкая температура воздуха, ветер, пыль, недостаточная влажность воздуха, химические агенты);
- Несбалансированное питание и нездоровый образ жизни (неумеренное употребление спиртных напитков, недосыпание, стрессы, дефицит витаминов и микроэлементов и т.д.).
жирных кислотбиологически активные добавкисмородинысоигигиены
Как бороться с обезвоживанием кожи?
Увлажняющие средства должны включать ряд важных компонентов:
- витамин В5 — увлажняет и питает кожу;
- витамин Е – природный антиоксидант;
- гиалуронат – алифатическая кислота растительного или животного происхождения;
- глицерин;
- ряд природных масел (масло хохобы, персеи американской, арахиса и др.);
- ацетон;
- аллантоин;
- липосомы.
Несколько случайных отзывов
29.07.2018Анонимно
Выражаем огромную благодарность Ренате Ринатовне за внимательность, профессионализм и чуткое отношение к детям. Рекомендуем всем, очень грамотный подход. Спасибо!
06.08.2016Румянцева Е.Н.
Огромное спасибо врачам клиники «Эдкарик» за профессионализм, терпение и внимательность
Я получаю ответы на любые вопросы, что очень важно. Приходим с ребенком регулярно
Отдельная благодарность Элердовой М.А. и Бондаревой С.В.
21.09.2017Авраменко
Огромное спасибо замечательному доктору Терещенко Наталье Владимировне. Супер профессионал, добрая, красивая и отзывчивая женщина. Мы вас любим! Будьте здоровы!
20.10.2015Пегова А.В.
Огромная благодарность Рубанову Сергею Сергеевичу за внимание, терпение и профессионализм! Огромное спасибо!
Смотреть все
Оставить отзыв
Степени обезвоживания
I степеньII степеньIII степень
- I степень обезвоживания (лёгкая) – развивается в 9 из 10 случаев острой диареи у ребёнка. Определяющий признак – жажда, которая развивается уже при потере 1,5-2% веса. Слизистые ротовой полости и глаз остаются влажными. Стул в среднем каждые 6 часов, рвота редкая. Потеря веса тела – не более 5%.
-
II степень обезвоживания (средняя) – развивается за 24-48 часов (потеря веса – 6-9%). Стул кашицеобразный, с непереваренными частицами пищи, частый (6-10 раз в сутки), частая рвота.
При потере 6-7% веса тела возникает беспокойство, лёгкая сухость слизистых, неустойчивый пульс, слегка учащённое сердцебиение.
При потере 8-9% веса симптомы становятся более выраженными – сухость слизистых оболочек, вязкая слюна, снижение упругости кожи и тканевого тургора, западение переднего родничка, размягчение глаз. Наблюдается синюшная окраска кожи, недостаточное мочеотделение, признаки нарушения тканевой циркуляции. - III степень обезвоживания (тяжёлая) – развивается при учащённом (более 10 раз в сутки) жидком стуле, непрекращающейся рвоте. Симптомы определены существенной потерей жидкости (10% веса). Наиболее выраженные симптомы – сухость слизистой ротовой полости, потеря эластичности кожи, отсутствие мимики лица, сильное западение переднего родничка и глаз, лагофтальм, иссушение роговицы, акроцианоз, мраморная кожа, симптом белого пятна, похолодание кистей и стоп, сильно учащённое сердцебиение, снижение артериального давления, резкое уменьшение выделяемой мочи, декомпенсированный метаболический ацидоз. Сознание спутано, реакция на раздражители не проявляется. Совокупность симптомов при III степени дегидратации, в сущности, соответствует шоку, возникающему вследствие резкого снижения объёма циркулирующей крови.
Как питаться при отравлении или кишечной инфекции
Основная цель диеты при острых кишечных проблемах:
- максимальное механическое, химическое и температурное бережное отношение к желудочно-кишечному тракту, снижение бродильных процессов;
- пища должна обладать обволакивающими, сорбирующими, вяжущими свойствами;
- пища должна быть протертой, без грубых волокон, стимулирующих моторику;
- еда теплая, но не холодная и не горячая;
- прием пищи не должен требовать больших ферментных затрат (при отравлениях поджелудочная железа вырабатывает меньше ферментов), давать нагрузку на печень (жирное, жареное, пряное). Строгое исключение всех вариантов молочных и кисломолочных продуктов.
Мои советы по рациону в дни отравлений:
- Слушайте себя или наблюдайте за потребностями вашего ребенка. Если есть не хочется, то в первые дни острого периода — только сорбенты и выпаивание электролитными смесями.
- Если голод все-таки есть и прием пищи не вызывает учащения стула и рвоты, соблюдайте требования к пище, указанные выше.
- Вводите продукты в определенном порядке.
- Плавно, в течение 2 недель возвращайтесь к привычному питанию. Зачем плавно, если хочется огурцов и котлет? Чтобы не подрывать работающие на пределе органы пищеварения, иначе воспалительный процесс может перейти в хронический или длиться дольше.
Соответственно, вы дольше не будете усваивать и синтезировать витамины, поступающая пища будет хуже перевариваться, формируя аллергизацию, проблемы с кожей.
- Идеальный продукт для усвоения — злаки, в нашем случае — шлифованный белый рис, гречка, овсянка. Перетертые, долго вываренные на воде. Злаки лучше способствуют восстановлению микрофлоры.
Если тошнит и рвет или злаки долго застаиваются в желудке, вызывая тяжесть (а голод есть), можно употреблять быстроуглеводные, крахмалистые продукты: пшеничные сухари, сушки, растворимые детские каши (гречка, рис), пюре из картофеля (батат, пастернак), крахмалистые некислые кисели. Для усвоения они лучше, для микрофлоры — хуже.
- Пейте чай, какао без сахара и добавок, ешьте чернику. Эти продукты богаты танином, который обладает вяжущими свойствами. Однако не переусердствуйте: танин еще и обезвоживает. Из трав вполне подойдет зверобой или ромашка.
- Рафинированный сахар нежелателен, так как стимулирует рост «плохой» микрофлоры, но в небольших количествах допустим, в составе электролитных смесей он есть.
Симптомы обезвоживания
Ниже перечислены основные симптомы гипертонического типа дегидратации:
- жажда, сухость полости рта;
- упадок сил;
- апатия;
- возбуждённое состояние;
- спутанность сознания;
- спазматическое сокращение мышц;
- прогрессирование коматозного состояния;
- сухость кожи;
- гипертермия;
- снижение количества выделяемой мочи, повышение её концентрированности;
- уменьшение содержания воды в крови.
тахикардияОсновные клинические симптомы гипотонического обезвоживания:
- снижение влажности, плотности и упругости кожи и глазных яблок;
- циркуляторные нарушения;
- повышенная концентрация азотистых метаболитов в крови;
- нарушение работы почек и головного мозга;
- уменьшение содержания воды в крови;
- отсутствие жажды, питьё может вызывать рвоту;
- пониженная сократительная способность сердца, учащённое сердцебиение;
- одышка.
Усталость без видимой причины.Прилив крови к лицу.алкоголизмомРаздражительность, вспыльчивость.Тревога, страхи.Подавленность, уныние.Депрессия.метаболизмапеченьсеротонинанейромедиаторыдепрессивное состояниеэпинефринанорэпинефринаВялость.головной болиБеспокойный сон.Беспричинное нетерпение.
Невнимательность.
Одышка, не обусловленная лёгочными заболеваниями или инфекциями.Тяга к неестественным напиткамстрессгормоновэндорфиновнаркотикиСны о морях, реках или других водоёмах
Классификация острых кишечных инфекций (ОКИ) в педиатрии
Все инфекционные заболевания, поражающие кишечник, принято классифицировать по типу возбудителя, наличие которого подтверждают лабораторные исследования. Если патогенные микроорганизмы не обнаружены, но есть все признаки острого заболевания, то состояние диагностируется как «кишечная инфекция не установленной этиологии». Обязательно указывают, какая часть пищеварительного тракта повреждена (тонкий или толстый отделы кишечника).
При экстренной госпитализации ребенка, когда нет возможности ждать результатов диагностики, но необходимо срочно проводить лечебные мероприятия, прибегают к классификации по типу диареи, где все кишечные инфекции делятся на три основные группы.
Инвазивные
Первая группа – инвазивные. Этот тип инфекции вызывается бактериями, которые способны размножаться не только на слизистой (эпителии) кишечника, но и внутри клеток, в которые проникнут. Возбудители – сальмонеллы, клостридии, шигеллы. В тяжелых случаях эти микроорганизмы проникают в кровь и вызывают сепсис. Инвазивная инфекция свидетельствует о том, что воспаление развивается в тонком или толстом отделе кишечника (или охватывает всю площадь органа).
Степень выраженности инвазивного типа бывает разной, от легкого воспаления (катаральный энтероколит), до образования язв и некротизации стенок кишечника. Отличительные симптомы:
- рвота;
- ускоренная перистальтика и освобождение содержимого кишечника;
- нарушение функции всасывания микроэлементов и воды, обезвоживание организма;
- повышенное образование газов из-за бродильной диспепсии:
- в каловых массах многочисленные примеси – слизь, кровь, зелень.
Неинвазивные
Вторая группа – секреторные или неинвазивные. Возбудители этих инфекционных заболеваний паразитируют только на поверхности слизистой кишечника – эшерихии, холерный вибрион, пневмококки, клебсиеллы, кампилобактер. Отличительная особенность – повышенное выделение солей и воды эпителием в полость кишечника и нарушение их дальнейшего всасывания из-за воздействия токсинов бактерий.
В патологический процесс вовлекается только тонкий кишечник, при этом его слизистая не воспаляется. Главный симптом – обильный понос. Стул жидкий, водянистый, но без каких-либо примесей. Сопутствующие признаки:
- температура тела незначительно повышается, максимум 37,8°;
- присоединяется рвота;
- стремительное обезвоживание детского организма.
Осмотические
Вторая группа – осмотические. Возбудители – вирусы или криптоспоридии (ротавирусная или аденовирусная инфекция). Активно размножаясь в клетках слизистой, вирусы препятствуют расщеплению и всасыванию углеводов и воды. При участии кишечной микрофлоры сахар начинает бродить, и в кишечнике скапливается много газов (метеоризм).
Заболевание фиксируется у детей раннего возраста. Чаще встречается в холодное время года (осень-зима). Основной симптом ─ резкие и интенсивные боли в животе. Ускоренная перистальтика провоцирует обильную и жидкую диарею. Стул желтого или зеленого цвета, с пеной, различными примесями. Частота испражнений до 15 раз в сутки. У малышей симптомы осмотических ОКИ возникают внезапно, температура тела повышается до 39°. Наблюдается многократная рвота.
Диагностика простудных заболеваний у детей
Первым и важным шагом эффективной диагностики вирусных заболеваний среди детей является своевременное обращение к педиатру. Врач владеет информацией об эпидемиологической обстановке в регионе, о вспышках заболеваемости циркулирующим вирусом в садах и школах. Очень важен подробный сбор анамнеза заболевания ребенка и получение информации о возможных контактах с больными. Все вышеперечисленные факторы помогут определить предполагаемого возбудителя.
Вирусологическое или бактериологическое исследование не рекомендовано для диагностики заболевания у детей, так как его результаты не влияют на тактику лечения. Чаще всего дети быстро самостоятельно выздоравливают, что не требует подключения особых методов лабораторной диагностики. Исключение составляют экспресс-тест на грипп у детей с высокой лихорадкой и экспресс-тест на стрептококк при подозрении на острый стрептококковый тонзиллит.
Общий анализ крови, общий анализ мочи и другие лабораторные анализы назначаются строго врачом!
Как работает утоление жажды?
Потребление воды регулируется посредством поведенческих механизмов — через развитие чувства жажды или насыщения. Когда человек теряет много воды, а концентрация электролитов в организме остается прежней, кровь становится излишне «вязкой». Кровоснабжение слюнных желез перестраивается, что приводит к уменьшению слюноотделения, в результате человек испытывает чувство сухости во рту и жажду. Гипоталамус определяет характеристики водно-солевого состава организма и посылает сигналы, регулирующие мочеобразование и потоотделение. В результате снижается выведение воды из организма с потом, мочой и стулом, что позволяет некоторое время избежать обезвоживания организма.
Предупреждение и лечение обезвоживания при ОРВИ
При наступлении обезвоживания состояние человека резко ухудшается. Лечение тяжелого обезвоживания возможно только в условиях стационара – с капельным введением физраствора, контролем деятельности сердца и поддержанием артериального давления
Поэтому так важно не допустить обезвоживания при простуде
Для предупреждения обезвоживания при ОРВИ рекомендуют пить много теплой жидкости. Однако с задачей восстановления водного баланса любые напитки не справятся.
Напиток не должен раздражать слизистую горла (боль в горле – частый симптом простуды), должен легко усваиваться, обладать приятным вкусом (больному человеку сложно заставить себя пить невкусный напиток в больших количествах). Поэтому газированные, кислые или слишком сладкие напитки не подойдут. Не стоит пить литрами молоко и молочные продукты: при высокой температуре они плохо усваиваются, создают дополнительную нагрузку на печень. Не подойдет кофе (повышает давление), черный чай (большие порции нарушают работу бронхов) и зеленый чай (задерживает жидкость, а значит, препятствует процессу выведения токсинов).
Что же можно пить при простуде? Восстановить водный баланс помогут обычная кипяченая теплая вода, фруктовые или ягодные некислые компоты, морсы, соки. Однако если человеку плохо, а близких нет рядом, то приготовление таких напитков станет непростой задачей. В этой ситуации можно использовать готовые продукты – например, напиток Дыши с имбирем и экстрактом лимонника (подробнее о продукте можно узнать здесь). В его состав входят натуральные компоненты: имбирь, лимонник, витамин C и цинк. Напиток обладает приятным вкусом, не содержит сахара, не вызывает сонливости (экстракт имбиря, напротив, тонизирует). Готовить его очень просто: нужно лишь растворить 2 чайные ложки средства в 200 мл горячей воды. Упаковка рассчитана на 10 порций.
Обратите внимание, что в состав напитка Дыши не входят парацетамол, ибупрофен или другие жаропонижающие вещества, которые можно обнаружить в других противопростудных средствах, выпускаемых в форме порошков для приготовления напитков
Почему это важно? Жаропонижающие средства следует применять не чаще одного раза в 4–6 часов, в противном случае можно серьезно навредить печени. То есть на роль обильного теплого питья они не подходят
То есть на роль обильного теплого питья они не подходят.
Следует учесть, что обильное теплое питье во время ОРВИ не только восстанавливает водный баланс. Оно выполняет и другие важные задачи: уменьшает интоксикацию организма, увлажняет слизистую, успокаивает ее, удаляет со слизистой вирусы и бактерии. Все это способствует ускорению выздоровления и улучшению самочувствия.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.