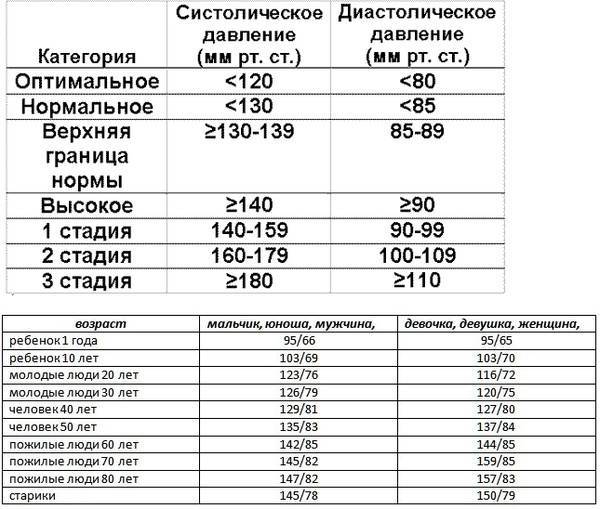
Какая же разница в норме между систолическим и диастолическим давлением?
Давайте узнаем, какая разница в давлении считается нормальной. Если взять показатели нормы, которые для взрослого человека составляют 120/80 мм. рт. ст. , то несложно подсчитать разницу, которая составляет 40 единиц.
Но, если эта разница становится больше 65, это звонок о возможности скорого развития сердечно-сосудистых заболеваний. К тому же, некорректная робота сердца и сосудов приводит к их раннему окрашиванию и, соответственно, ускорению процесса старения.
О появлении в организме патологических процессов может говорить разница больше 45 или меньше 35 единиц. Симптомы могут не проявляться при такой разнице, иногда встречаются общая слабость и сонливость.
Если говорить о людях старшего возраста, то у них разница до 50 единиц между систолическим и диастолическим давлением считается возрастной нормой. Ведь их ткани достаточно износились и потеряли эластичность сосудов.
Прогноз
Если лечение ребенку с артериальной гипертензией назначено своевременно, можно надеяться на полное выздоровление. Многое зависит и от стадии процесса
Поэтому так важно провести диагностику при появлении самых первых тревожных признаков. У детей в подростковом возрасте могут наблюдаться перепады давления по чисто физиологическим причинам: усталость, недосыпание, повышенные нагрузки в школе
Поэтому будет не лишним периодически измерять уровень АД. Если показатели отличаются от нормы несколько раз подряд, тогда следует срочно посетить детского кардиолога в многопрофильной поликлинике «Эдкарик».
Диагностика повышенного давления у ребенка
Контролировать АД требуется не только при гипертонической болезни детей, но и при любом заболевании подростков. Диагностический процесс должен включать измерение давления 3-5 раз в течение дня. При существенных отклонениях показателя от нормы проводятся дополнительные диагностические мероприятия по назначению врача. Обязательно проводится УЗ-исследование функции щитовидной железы.
Методы диагностики
В домашних условиях измерить АД можно с использованием тонометра. Производители предлагают несколько видов приборов:
- Механический. Воздух нагнетается в манжету вручную, считывает значения осуществляющий измерение человек.
- Полуавтоматический. Воздух нагнетается вручную, информация высвечивается на дисплее.
- Автоматический. Все действия выполняет тонометр.
Измерять АД необходимо в области плечевой артерии.
Пальпаторный метод. Требует некоторых знаний и навыков. Пользуются им только специалисты. Для грудничков и новорожденных прибегают к допплерографии. Но с помощью ультразвука можно измерить только систолическое АД.
При оперативном вмешательстве используют инвазивный способ. В артерию вводят зонд с датчиком.
Выявление первичной артериальной гипертензии у детей затруднено, потому что она протекает бессимптомно. У детей с пороками развития сердца давление измеряют на руках и ногах.
Контроль результатов лечения повышенного давления
Терапию высокого артериального давления проводят пожизненно. Результат лечения, т. е. уровень снижения артериального давления, должен регулярно проверяться врачом для корректировки приема лекарств. Следуя здоровому образу жизни, можно максимально снизить дозировку активных ингредиентов лечения.
Лечение высокого давления происходит независимо от наличия или отсутствия симптомов, так как гипертония может протекать бессимптомно, особенно в начале заболевания.
Для снижения артериального давления пациенту важно:
- откорректировать рацион питания, сделать его сбалансированным и полезным – употреблять много овощей, фруктов, пищевых волокон, например, цельнозерновых продуктов, мало животного жира;
- снизить имеющийся лишний вес;
- употреблять меньше соли – менее 6 граммов в день;
- не курить;
- употреблять мало алкоголя – для мужчин менее 20-30 г/день, для женщин менее 10-20 г/день: 30 г = 2,5 стакана вина, по 0,125 л каждый, 20 г = 0,5 л пива;
- регулярно заниматься физическими упражнениями – 2-3 дня в неделю не менее 30 минут: плавание, походы, езда на велосипеде, скандинавская ходьба, беговые лыжи, гольф благотворно влияют на кровяное давление, снимают стресс;
- высыпаться, делать перерывы в работе в течение дня, не допускать психических перегрузок – помогут снизить напряжение спорт и хобби.
Диагностика при гипертонии
В начале осмотра врач беседует с пациентом. История болезни или анамнез – ориентир для терапевта при диагностике артериальной гипертензии и последующей оценке результатов обследования.
Врача интересуют следующие вопросы:
- Есть ли наследственная предрасположенность к повышенному давлению или сердечным заболеваниям? То есть страдают ли близкие родственники гипертонией, были ли у них инфаркты, инсульты с повышенным уровнем холестерина (гиперхолестеринемией)?
- Есть ли у пациента проблемы с сердцем, диабет, заболевания почек, нарушение обмена веществ?
- Существуют ли другие факторы риска, например, ожирение, курение, пристрастие к алкоголю?
- Находится ли пациент в состоянии хронического стресса? Какие умственные или физические нагрузки он испытывает?
- Какие лекарства принимает?
- Страдает ли нарушениями сна, например, апноэ во сне?
Физикальное обследование
При физикальном обследовании артериальное давление измеряется несколько раз в спокойной обстановке. Однократное повышение артериального давления – не показатель гипертонии, поскольку, например, нервозность или испуг, движение по коридору или лестнице может вызывать временное повышение АД. Некоторые пациенты боятся «белых халатов», поэтому на приеме у них фиксируется только повышенное кровяное давление.
Артериальное давление в норме подвержено значительным колебаниям и реагирует на физические и умственные нагрузки. Таким образом, надежные результаты получают только при амбулаторном 24-часовом измерении или регулярном домашнем измерении артериального давления.
Измерения артериального давления проводятся в положении сидя поочередно на обоих руках, позже только на руке с более высокими значениями, после периода отдыха от трех до пяти минут в разные дни. Как правило, если артериальное давление повышено – более 140/90 мм рт. ст. при измерении несколько раз в разные дни, то у пациента диагностируется гипертония.
При оценке показателей артериального давления всегда необходимо учитывать возможные сопутствующие заболевания.
Во время базовой диагностики, в первую очередь предоставляющей информацию о других возможных факторах риска и поражении органов-мишеней, терапевт:
- взвесит пациента и определит его массу тела;
- прослушает легкие;
- прослушает сердце и крупные сосуды, например, сонные артерии с помощью стетоскопа;
- назначит анализы крови и мочи;
- проверит состояние почек – размер почки и состояние почечной ткани с помощью ультразвукового исследования или сонографии;
- назначит электрокардиограмму (ЭКГ) для диагностики возможного утолщения сердечной мышцы или сердечных аритмий.
При необходимости – в зависимости от уровня артериального давления, возраста, сопутствующих заболеваний и прочего – проводятся следующие обследования:
- длительное измерение артериального давления;
- ультразвуковое исследование сердца – эхокардиография;
- ультразвуковое допплеровское исследование почечных артерий для исключения или подтверждения стеноза почечной артерии;
- ультразвуковое исследование сосудов ног и шеи;
- осмотр глазного дна у офтальмолога;
- специальные лабораторные анализы.
Если основное заболевание вызывает высокое давление, т. е. у больного вторичная гипертензия, терапевт диагностирует патологию в рамках описанных обследований. Внезапно повышенные значения артериального давления и отсутствие ответа на медикаментозную терапию, как правило, указывают на вторичную гипертензию.
Пороги лечения и факторы, обуславливающие необходимость медикаментозной терапии
В случае верхних пределов нормального артериального давления – 130-139/85-89 мм рт. ст. фармакотерапия используется только при существующем сердечно-сосудистом заболевании, особенно ишемической болезни сердца.
Пациентам с артериальной гипертензией I степени без признаков гипертензивного поражения органов-мишеней, рекомендуется антигипертензивная фармакотерапия, если у больного сохраняется гипертония, несмотря на изменения образа жизни.
Антигипертензивная фармакотерапия и изменение образа жизни рекомендуются трудоспособным пожилым пациентам – старше 65 лет, но не старше 80 лет, если систолическое артериальное давление находится в диапазоне 140–159 мм рт.ст., при условии хорошей переносимости терапии.
Медикаментозное лечение при повышенном давлении
Лекарства от гипертонии следует принимать последовательно и регулярно.
Для лечения высокого кровяного давления доступны следующие классы препаратов или антигипертензивные средства, одинаково подходящие для терапии вначале и в долгосрочной перспективе, будь то монотерапия или комбинированная терапия:
- Ингибиторы АПФ и антагонисты рецепторов АТ-1. Препараты этих классов активных веществ обладают сосудорасширяющим действием посредством нескольких различных путей реакции. Они ингибируют (подавляют) образование гормона, повышающего кровяное давление – ангиотензина II, постоянно снижают кровяное давление и предотвращают повреждение органов-мишеней. Противопоказания: беременность, гиперкалиемия, ангионевротический отек.
- Диуретики (мочегонные средства). Эти препараты, влияющие на почки, включают тиазидные диуретики и калийсберегающие диуретики. Они увеличивают выведение хлорида натрия и воды через почки и в сочетании с другими антигипертензивными препаратами усиливают их действие. В долгосрочной перспективе диуретики снижают артериальное давление за счет уменьшения реакции на сосудосуживающие стимулы. При приеме этих лекарств из организма в больших дозах выводится калий. Поэтому при приеме диуретиков необходимо употреблять в пищу продукты богатые калием: бананы, сухофрукты, картофель или калийсодержащие витамины. Не рекомендуется использовать диуретики при подагре.
- Бета-блокаторы. Это лекарства, блокирующие ß-рецепторы. Они подавляют действие некоторых гормонов стресса, например, норэпинефрина, адреналина в норме оказывающих стимулирующее действие на различные органы, в том числе и на сердце. Если ß-рецепторы заблокированы, частота сердечных сокращений, кровяное давление снижаются. Сердце бьется немного медленнее и чувствуется облегчение. Противопоказания: бронхиальная астма, атриовентрикулярная блокада высокой степени.
- Антагонисты кальция или блокаторы кальциевых каналов. Блокируют кальциевые каналы в клетках сердца и сосудистых мышц. Они уменьшают приток кальция в клетки, тем самым снижая напряжение сосудов и, следовательно, кровяное давление. Верапамил и дилтиазем противопоказаны при выраженной атриовентрикулярной блокаде, тяжелой сердечной недостаточности.
- Антагонисты альдостерона, например, спиронолактон. В основном используются у резистентных (устойчивых) к терапии пациентов.
Комбинация препаратов при лечении гипертонии
Большинству больных следует начинать лечение с комбинации двух препаратов в одной таблетке для повышения скорости, эффективности и предсказуемости контроля артериального давления. Начальная двухкомпонентная терапия гипертензии — стандарт лечения для большинства пациентов.
Предпочтительные комбинации двух препаратов для начальной терапии – ингибитор АПФ или блокатор ангиотензиновых рецепторов с блокатором кальциевых каналов, например, амлодипин, лерканидипин или диуретик. Альтернатива – бета-адреноблокатор в сочетании с диуретиком.
Тройную комбинацию препаратов, состоящую из блокатора РАС + блокатора кальция + диуретика, следует использовать, если артериальное давление не может контролироваться с помощью комбинации из двух таблеток. Препарат для терапии резистентной к лечению артериальной гипертензии – спиронолактон.
Лечение лекарствами от артериального давления иногда воспринимается пациентами как стресс, так как падение артериального давления вначале вызывает вялость. Тело сначала адаптируется и привыкает к более низкому кровяному давлению, поэтому вначале лекарство следует вводить постепенно, т. е. сначала с низкой дозы, постепенно ее увеличивая. Адаптация происходит в течение месяца.
Симптомы гипертонического криза
Чрезвычайно высокие значения артериального давления необходимо лечить немедленно и последовательно. В острой ситуации характер неотложного состояния определяет не абсолютный уровень АД, а наличие угрожающих жизни симптомов, осложнений или сопутствующих заболеваний.
Гипертонический криз сопровождается рядом симптомов:
- головные боли;
- нарушение зрения;
- головокружение;
- нарушение сознания;
- неврологические расстройства – парестезия на одной стороне тела, паралич;
- кровоизлияние в глаза;
- тошнота;
- отек легких;
- одышка;
- боль в груди.
В этом случае необходима немедленная госпитализация.
Виды артериального давления
При измерении артериального давления определяют две величины:
- Систолическое артериальное давление или верхнее значение давления. Давление в артериях в момент сокращения желудочков и выброса из них крови в артерии. Оно соответствует максимальному давлению. Фаза сокращения желудочков и выброса из них крови называется систолой. Нормальное систолическое давление в состоянии покоя находится в пределах 110-130 мм рт. ст.
- Диастолическое артериальное давление или нижнее значение. Давление в артериях в момент расслабления мышечной стенки сердца. Соответствует самому низкому давлению. Фаза общего расслабления сердца называется диастолой. Во время диастолы предсердия и желудочки наполняются новой кровью. Нормальное диастолическое давление в состоянии покоя находится в пределах 80-89 мм рт.
Артериальное давление указывается в мм рт. 1 мм рт. ст. — это давление, создаваемое одним миллиметром или мм столбика ртути или рт. ст. 1 мм рт. ст. = 0,00133 бар.
Симптомы
На разных стадиях процесса симптоматика отличается. Но главным признаком в любом случае являются скачки давления в сторону повышения. Кроме нестабильных показателей АД дети жалуются на:
- головокружение, которое порой переходит предобморочное состояние;
- быструю утомляемость;
- головные боли;
- одышку;
- ухудшение зрения;
- перепады настроения.
На таком неблагоприятном фоне, особенно при отсутствии адекватной терапии, процесс прогрессирует. Нередко при гипертензии отмечается у детей потеря сознания. Чаще всего критическое состояние случается при кризе. При патологии, вызванной наследственным фактором, отмечаются фенотипические признаки.
На поздних стадиях присоединяется симптоматика, свидетельствующая о сердечно-сосудистых нарушениях и проблемах со стороны почек. Клиническая картина сопровождается признаками гормональных расстройств. Очень редко гипертензия у детей протекает без сопутствующей симптоматики.
Лечение внутричерепного давления
Для лечения наших маленьких пациентов мы применяем только безболезненные, мягкие способы лечения, которые не приносят дискомфорта малышу.
Мы используем методы:
- Транскраниальная микрополяризация (ТКМП) — воздействие постоянного электрического тока небольшой силы (менее 1 мА) на ткани головного мозга с целью активизации отдельных центров головного мозга (речевых, моторных, психомоторных и др.);
- Мануальная терапия;
- Остеопатия — лечение руками доктора, мягкое воздействие на костно-мышечную систему, нервную и сосудистую системы, внутренние органы;
- Иглорефлексотерапия — воздействие на биологически активные точки микроиглами;
- Фармакопунктура — введение лечебных препаратов натурального происхождения в очаг проблемы;
- Изометрическая кинезиотерапия — индивидуальные гимнастические техники/упражнения, по показаниям с элементами суставного массажа;
- Изометрическая кинезиотерапия на установке «Экзарта»;
- Озонотерапия — лечение активным кислородом;
- Физиотерапия;
- Физиотерапия с ферментными препаратами;
- Медицинский массаж;
- Лечебные капельницы;
- Гирудотерапия — лечение пиявками;
- Ботулинотерапия — лечение препаратом ботулинического токсина;
- Цуботерапия — мягкое воздействие на рефлекторные точки организма.
Помните, что при повышенном внутричерепном давлении у детей, лечение должно быть комплексным, индивидуальным и проходить под контролем врача.
Каким должно быть давление при беременности
Однозначно ответить на этот вопрос сложно, ведь у людей “рабочее” давление может существенно отличаться. Есть средние диапазоны признанной нормы, но есть и индивидуальные особенности. В качестве ориентира можно считать нормой давление в диапазоне от 120/80 до 140/90. У людей со стабильно пониженным давлением диагностируют “гипотонию”, а у людей с давлением выше максимального значения нормы — “артериальную гипертонию” (АГ). Лекарственная терапия и использование немедикаментозных средств помогают нормализовать давление и вывести его в “нормальный” диапазон. Способствуют этому физическая активность, регулярные прогулки, правильное питание, отсутствие стрессов и т.д.
Дополнительной лекарственной нагрузки на женский организм в период беременности врачи стараются избегать, поэтому спокойно относятся к понижению артериального давления до нижних границ диапазона и даже ниже (90/60). Нестабильное давление считается нормальным, поскольку женский организм во время беременности серьёзно перестраивается, однако контролировать давление всё же необходимо.
Если давление у беременной женщины заметно повысилось по сравнению с её обычным давлением или наблюдаются скачки с высоким уровнем нижнего давления, то врач с большой долей вероятности диагностирует “гипертонию”. Этот диагноз предусматривает дополнительное лечение, но лучше начать его раньше, нежели запустить ситуацию, поэтому врачи рекомендуют измерять давление ежедневно, а не только во время плановых врачебных осмотров. Можно даже вести “дневник” и записывать результаты измерений, чтобы видеть динамику.
Диагностика Гипотонии у детей:
Диагностика артериальной гипотензии включает в себя:
- сбор анамнеза
- ЭКГ, ЭХО-КГ, СМАД
- исследование вегетативного гомеостаза
- ЭЭГ
- анализ крови: клинический и биохимический (глюкоза, показатели активности, холестерин и пр.)
- психологическое тестирование (иногда)
Для диагностики гипотонии у детей нужно троекратно измерить артериальное давление с применением манжеты, согласно возрасту ребенка:
Ширина манжеты для детей
| Возраст пациента, лет | Ширина манжеты |
| До 12 месяцев | 2,5 см |
| 1-3 | 5-6 см |
|
4-7 |
8-8,5 см |
| 8-9 | 9 см |
| 10-13 | 10 см |
| 14-17 | 13 см |
Значения давления при гипотонии у ребенка
| Возраст | Систолическое АД (мм рт. ст.) | Диастолическое АД (мм рт.ст.) |
| 7-9 лет | 80 | 40 |
| 10-13 лет | 85 | 45 |
| 14-15 лет | 90 | 50 |
| 16-17 лет | 90 | 55 |
Показательным, как и при гипертонии, является такой метод как СМАД. Это суточное мониторирование артериального давления, которое может выявить даже начальные проявления артериальной дистонии .
Показатели у новорожденного и грудного ребенка
Какое давление должно быть у ребенка до года (мм рт. ст.):
- От рождения до 14 дней – 60-95 (систолическое), 40-50 (диастолическое).
- От 14 дней до 1 месяца – 80-115 (систолическое), 40-75 (диастолическое).
- От 1 месяца до 1 года – 90-115 (систолическое), 50-75 (диастолическое).
Неонатологические и педиатрические нормативы говорят о том, что быстро подсчитать, нормальное ли систолическое давление у ребенка до года, можно по следующей формуле: 76+2n, где n означает возраст малыша в месяцах. Диастолический показатель должен составлять 1/3–1/2 от систолического.
Стандартные «домашние» тонометры не используются для измерения давления у новорожденных
У новорожденных резкое снижение кровяного (артериального) давления часто связано с развитием шокового состояния, причинами которого могут быть:
- Внутреннее кровотечение.
- Родовая травма.
- Сепсис.
- Гемолитическая болезнь новорожденных (отечная форма).
- Тяжелая форма асфиксии.
- Врожденные пороки сердца.
- Тяжелый респираторный дистресс-синдром.
- Сердечная недостаточность.
- Кровоизлияние в надпочечник.
- Пневмоторакс и др.
В подобных случаях, кроме снижения АД, у ребенка наблюдается бледность кожи, увеличение или, наоборот, снижение частоты биения сердца, появление одышки. Нижние конечности становятся холодными, резко снижается или полностью отсутствует выделение мочи.
Важно! Наиболее часто снижение АД наблюдается у недоношенных больных детей.
Артериальная гипертензия (повышение цифр давления) не характерна для доношенных малышей, которые родились здоровыми. Патологическое состояние считается вторичным, поскольку возникает на фоне определенных заболеваний, например, патологии почечного аппарата и мочеточников, открытого артериального протока, бронхолегочной дисплазии. Увеличивается АД у новорожденного, если мать принимала в период вынашивания стероидные препараты или малышу после рождения был назначен прием индометацина.
Симптоматика повышения уровня давления у новорожденного проявляется раздражительностью и общим беспокойством, немотивированным плачем, одышкой и приступами апноэ (кратковременной остановки дыхания), судорогами. Адекватно подобранное лечение позволяет вернуть давление у ребенка в норму.
Нет рекламы 2
Профилактика Гипотонии у детей:
Для профилактики гипотонии у детей важно правильно питание. Нужно кушать от 4 до 6 раз в день, порции небольшие
Перед сном кушать нельзя не только детям с гипотонией, но и людям любого возраста и с любыми диагнозами (если иное не назначил ваш лечащий врач). Поздним вечером лучше давать ребенку легкую еду – например, овощные салаты без майонеза.
Гипотоникам лучше включать в рацион как можно больше белка. На завтрак лучше кушать творог или сыр. Большое количество белков содержится в горохе, бобовых, чечевице. Это стоит учитывать, когда вы расписываете рацион для ребенка. Большое количество сладостей детям с гипотонией не рекомендуется, хоть от неопытных родителей иногда можно слышать иное мнение. Если вы даете ребенку сладкое, пусть это будет черный шоколад, зефир или пастила. Также можно включать в рацион ребенка с гипотонией сухофрукты и фрукты оранжевого цвета.
Подросткам с гипотонией можно пить кофе: молотый или растворимый. Кофеин тонизирует организм. Среди напитков повышает давление и черный чай. Стоит отметить, что для профилактики гипотонии дают детям препараты женьшеня. Лучше проводить профилактику в осенне-зимний период. Среди фитопрепаратов эффективны элеутерококк и заманиха. Не следует думать, что это безобидные препараты. По поводу их использования нужно проконсультироваться с лечащим врачом.
Нужно исключить стрессы из жизни ребенка. Обеспечьте ему положительные эмоции. Полезно, чтобы ребенок имел хобби и занимался спортом.