Последствия тахикардии
Основными последствиями и осложнениями, которыми и опасна тахикардия, являются:
- тромбоэмболии;
- инфаркт миокарда;
- обмороки;
- кардиогенный шок;
- отек легких;
- внезапная сердечная смерть;
- потеря веса и общая мышечная слабость.
Тромбоэмболии
Наиболее часто тромбоэмболия встречается на следующем уровне:
- легочная артерия (если тромб образовался в правых отделах сердца);
- артерии мозга;
- мезентериальные артерии (артерии кишечника);
- селезеночная артерия;
- артерии верхних и нижних конечностей.
при закупорке сосуда мозгаСчитается, что к образованию тромбов во время приступов тахикардии предрасполагают следующие факторы:
- приступы фибрилляции предсердий, длящиеся более 48 часов;
- пожилой возраст (более 65 лет);
- эпизоды тромбоэмболии в прошлом (инсульты, и др.);
- сахарный диабет;
- артериальная гипертензия (стабильно повышенное артериальное давление более 140/90 мм ртутного столба);
- застойная сердечная недостаточность;
- расширение левого желудочка на ЭхоКГ до размеров более 5 см в диаметре.
Инфаркт миокарда
сердечный приступувеличенной в объеме сердечной мышцейОтличительными чертами инфаркта миокарда являются:
- острая боль за грудиной (из-за смерти участка сердечной мышцы);
- побледнение кожи;
- холодный пот;
- слабый пульс (иногда не прощупывается вовсе);
- страх смерти.
Кардиогенный шок
не менее чем 90/30Проявлениями кардиогенного шока обычно являются:
- резкое побледнение кожи;
- нарушения сознания (ступор, потеря сознания);
- снижение почечной фильтрации и образования мочи (олигурия);
- признаки отека легких.
Отек легких
небольшие полости из которых состоят легкиеНарастающий отек легких чаще всего проявляется следующими симптомами:
- сильная одышка;
- побледнение или посинение кожи;
- хрипы в легких;
- влажный кашель;
- обильное потоотделение;
- пенистая розоватая мокрота.
Внезапная сердечная смерть
по некоторым современным классификациям в течение 1 часаОсновными признаками этого осложнения являются:
- внезапная потеря сознания (на фоне приступа тахикардии);
- расширение зрачков;
- остановка дыхания;
- отсутствие пульса (в том числе на сонной артерии).
Нормальные показатели давления и пульса у детей
Пациентами младшего поколения по общепринятой классификации считаются лица с первого дня жизни до 12 лет с незначительными вариациями в сторону увеличения реже уменьшения в некоторых странах.
Нормы давления по возрастам представлены в таблице:
| Возраст | Норма АД и ЧСС по минимальной границе: верхнее/нижнее (частота сердечных сокращений) | Допустимый максимум по идентичным показателям |
|---|---|---|
| До 2-х недель | 55/40 (95) | 95/45 (140) |
| С 2 до 4 недель | 75/45 (90) | 110/70 (130) |
| С 2 до 12 месяцев | 90/50 (80-85) | (80-85) 110/70 (120) |
| С 1 до 3-х лет | 100/60 (70) | 110/70 (120) |
| 3-5 лет | 105/65 (70) | 115/75 (120) |
| 5-10 лет (по некоторым данным до 12) | 105/65 (70) | 120/79 (120) |
Общие закономерности видны из представленной информации. Чем взрослее ребенок, тем выше его нормальное артериальное давление.
Это связано с постепенным ростом сердца, сосудов, увеличением их тонуса, усилением систол (собственно сокращений мышечного органа) и активным перекачиванием крови за счет снижения ЧСС и усиление выброса за один удар.
Есть закономерности, которые нужно учитывать при определении показателей артериального давления и частоты сердечных сокращений.
- У мальчиков цифры изначально выше, чем у девочек. Эта особенность учитывается только в детские годы, по мере перехода во взрослую «категорию» все с точностью до наоборот. В ранние же годы дают знать о себе конституциональные особенности.
- Уровни зависят также от роста ребенка. Высокие дети имеют большие цифры по сравнению с низкими. Что также связано с необходимостью более активно перекачивать кровь для обеспечения адекватного питания всех тканей и систем.
- Артериальное давление и частота сердечных сокращений обуславливаются и массой тела. Есть четкая корреляция: чем выше вес, тем больше оба показателя. Это еще не патология, а скорее пограничное состояния, но повышаются риски расстройств работы сердечнососудистой системы.
Все что более представленных пределов — основания для подозрений. Скорее всего, имеет место какая-либо патология. Нужно показать ребенка кардиологу.
Важно учитывать и особенности измерения артериального давления и частоты сокращений у молодых пациентов
- Оценка проводится через час после приема пищи, физической нагрузки, в спокойной обстановке. Это позволит получить наиболее точные данные, потому как ребенок будет находиться в идеальных условиях.
- Манжету надевают на верхнюю часть плеча, затягивают не слишком туго, чтобы обеспечить нормальный кровоток и не создавать лишнего дискомфорта.
- Измерение проводят 2-3 раза, чтобы исключить вероятные погрешности. Такие у дешевых и даже дорогих электронных аппаратов есть всегда. В качестве измерения берется усредненный уровень.
Идеальный вариант в рамках диагностики — исследование показателей механическим способом, но требуется высокий профессионализм врача.
Проблема в том, что однозначно сказать, является ли пониженное или повышенное артериальное давление и ЧСС патологией в такие годы не представляется возможным.
Падение АД может свидетельствовать в пользу недостаточного, замедленного развития сердца и сосудов. Рост — об избыточной активности и процессе дальнейшего формирования тканей.
Потому нужно регулярно показывать ребенка врачу для прохождения систематической диагностики.
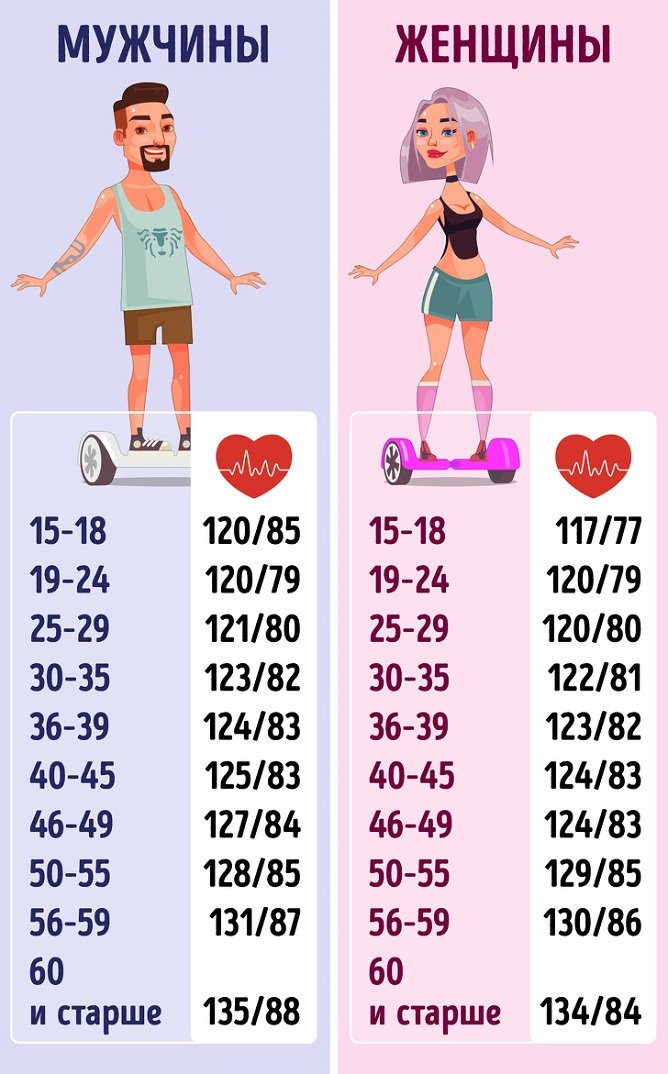
Норма пульса у взрослого человека: таблица по возрастам
https://youtube.com/watch?v=hfCldf6VY7M
Нормальный пульс взрослого человека по годам (возрастам) приведен в таблице:
| Возраст | Максимальный и минимальный предел | Среднее значение |
|---|---|---|
| 15-50 лет | 60-80 | 70 |
| 50-70 лет | 66-87 | 76 |
| От 70 лет | 72-92 | 81 |
У взрослого человека нормы сердцебиения по возрасту и допустимые пределы пульса у ребенка до 15 лет существенно отличаются, что можно увидеть в следующей таблице:
| Возраст | Максимальный и минимальный предел | Среднее значение |
|---|---|---|
| До 3-4 недель | 115-165 | 135 |
| От 1 до 12 месяцев | 105-160 | 130 |
| 1-3 года | 90-150 | 122 |
| 3-5 лет | 85-135 | 110 |
| 5-7 лет | 80-120 | 100 |
| 7-9 лет | 72-112 | 92 |
| 9-11 лет | 65-105 | 85 |
| 11-15 лет | 58-97 | 77 |
https://youtube.com/watch?v=ROEyc0drhWU
Зная, какой пульс в норме у женщин и мужчин по возрастам, можно избежать многих заболеваний. Проводить замер следует в состоянии покоя. Под влиянием прочих факторов (занятий спортом, беременности) возможны небольшие отклонения.
ЧСС при ходьбе
Во время ходьбы наблюдается незначительный рост пульса. Сколько будет сокращений сердца в минуту, зависит от тренированности человека. У людей, ведущих сидячий образ жизни, ЧСС может подскочить до 120, а у любителей прогулок останется в рамках 90-100. Для вычисления максимально допустимого предела необходимо из 180 вычесть возраст человека.
При ходьбе допустимая ЧСС выглядит следующим образом:
- 15 лет — 165;
- 35 лет — 145;
- 55 лет — 125;
- 75 лет — 105.
Сердцебиение в состоянии покоя
![]() Пульс в спокойном состоянии определяется в утреннее время. Человеку нужно присесть на стул и посчитать пульс. Менять положения тела или делать замер вечером не рекомендуется, так как исказится итоговый результат.
Пульс в спокойном состоянии определяется в утреннее время. Человеку нужно присесть на стул и посчитать пульс. Менять положения тела или делать замер вечером не рекомендуется, так как исказится итоговый результат.
Общепринятые нормы в состоянии покоя:
- взрослые – 60-80;
- пожилые – 70-90;
- подростки — 70-80;
- малыши до 2 лет — 90-100;
- новорожденные — 130-140.
Пульс во время бега
Во время пробежки на сердце ложится большая нагрузка. Люди, стремящиеся снизить вес, должны следить, чтобы пульс был близок к верхнему пределу. Если цель заключается в укреплении сердечно-сосудистой системы, то необходимо остановиться на показателе, не превышающем 60-70%. Для подсчета нормы нужно вычесть из 200 свой возраст:
| Возраст | Максимально допустимый пульс | Пульс для снижения веса | Пульс для укрепления сердца и повышения выносливости |
|---|---|---|---|
| 30 | 170 | 155-160 | 110-120 |
| 50 | 150 | 135-140 | 90-110 |
| 70 | 130 | 115-120 | 70-90 |
Если на фоне роста пульса (в рамках допустимых пределов) показатели давления останутся нормальными, то развития патологий не последует. Особо осторожным нужно быть пожилым людям. Их организм неспособен выдерживать тяжелые нагрузки.
https://youtube.com/watch?v=hCcKgHNEIuA
Допустимая частота сердцебиения при беременности
У женщины, которая ожидает ребенка, ближе к 5 месяцу учащается сердцебиение. Данное явление связано возрастанием объема циркулирующей крови на фоне развития плода. Обычно повышение несущественное и постепенно показатели возвращаются к допустимому пределу:
- на 14-26 неделе наблюдается рост на 10-15 сокращений от нормы;
- максимальное увеличение наступает в период между 27 и 32 неделями;
- постепенная нормализация происходит ближе к рождению ребенка.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Патологии в ЭКГ
Электрокардиограмма отличная от нормальной может указывать на различные заболевания и нарушения в работе сердца.
Среди заболеваний могут быть:
- аритмия;
- гипертрофия предсердий;
- блокада;
- ишемическая болезнь;
- перикардит;
- миокардит;
- тромбоэмболия;
- гипокалиемия;
- тахикардия;
- нарушения ритма сердца;
- инфаркт миокарда.
Аритмия
Аритмия характеризуется тем, что среди нормальных сокращений сердца есть и сокращения с отклонениями от нормы, сердце бьется реже или чаще, чем нужно, размер зубцов кардиограммы не одинаковый в каждом сердцебиении.
Такие особенности ЭКГ могут говорить об аритмии.
Аритмия может быть опасна и приводить к тромбоэмболии, сердечной недостаточности и даже остановке сердца при отсутствии своевременного лечения и помощи.
Гипертрофия предсердий
При гипертрофии левого предсердия на ЭКГ зубец P в 1 и 2 отведении является двугорбым, а в V1 отрицательным и продолжительными.
Гипертрофия миокарда предсердий — это увеличение толщины миокардиальной стенки сердца, в условиях хронической перегрузки работы сердца объемом и давлением. Гипертрофия может привести к аритмии сердца.
Блокада
При блокаде ножек пучка Гиса на ЭКГ наблюдается уширением интервала QRS, а при полной блокаде сегмент ST и зубец Т становятся отрицательными.
Блокада — это замедление проведения электрического сигнала по проводящей системе сердца. Приводит к замедление частоты сердечных сокращений до менее 50 ударов в минуту.
Ишемическая болезнь
При ишемической болезни сердца на ЭКГ сегмент ST слегка опущен, а зубец T имеет неглубокое отрицательное значение.
Ишемическая болезнь представляет собой стеноз коронарных артерий в результате атеросклероза. В результате закупорки артерии может развиться инфаркт миокарда.
Перикардит
При перикардите на ЭКГ наблюдается незначительный подъем сегмента ST от восходящего колена зубца S, обращенный вогнутостью вниз, а зубец Т — положительный. При хроническом перикардите сегмент ST не приподнятый, а зубец Т — отрицательный и острый.
Перикардит — это воспалительное поражение серозной оболочки сердца, проявляющееся в появлении жидкости в области перекарда и фиброзам, что приводит к затруднению работы сердца.
При своевременной диагностике и лечении пациент полностью выздоравливает.
Миокардит
При миокардите на ЭКГ чаще наблюдается депрессия сегмента ST и отрицательный зубец Т. Но не всегда, бывают и другие особенности ЭКГ, которые указывают на миокардит, такие как изменение продолжительности интервала PQ, признаки, указывающие на блокады левой или правой ножки ПГ и нарушение ритма сердца.
Миокардит — это поражение мышечной оболочки сердца в результате воспалительных процессов. Приводит к сердечной недостаточности, одышке, нарушению ритма сердца, дискомфорт, боли в области сердца и другие симптомы.
При обнаружении миокардита положена госпитализация и лечение.
Тромбоэмболия
При тромбоэмболии легочных артерий на ЭКГ сегмент RS — Т смещен вверх и наблюдается отрицательный зубец T в отведениях V1-V4.
Тромбоэмболия представляет собой закупорку сосуда тромбом и нарушение кровотока.
При обнаружении тромбоэмболии необходима срочная госпитализация и лечение.
Гипокалиемия
При гипокалиемии на ЭКГ при начальной форме заболевания наблюдается большая волна U, а при тяжелой форме — депрессия сегмента ST и глубокий отрицательный зубец Т.
Гипокалиемия — сниженная концентрация ионов калия в крови. Может вызывать утомляемость, слабость, нарушение дыхания, кишечную непроходимость и другие нарушения.
Лечение направлено на восполнения уровня калия в организме.
Тахикардия
Тахикардия характеризуется увеличением частоты сердечных сокращений выше 90 ударов в минуту в покое. При тахикардии на ЭКГ может наблюдаться увеличенный сегмент QRS.
Тахикардия это симптом, который указывает на наличие ряда заболеваний чаще эндокринной и нервной систем.
При выявлении тахикардии требуется дальнейшая диагностика для выявления причины и ее устранения.
Инфаркт миокарда
При инфаркте миокарда на ЭКГ в одном случае может наблюдаться как отсутствие подъема сегмента ST и зубца Q, так и подъем и деформация сегмента ST, большой зубец Q и остроконечный отрицательный зубец T.
Инфаркт миокарда — острое, угрожающее жизни заболевания при котором нужна быстрая госпитализация и оперативное лечение.
Инфаркт миокарда возникает из-за тромбоза коронарной артерии, в результате чего возникает закупорка артерии, частичное или полное прекращение кровоснабжения и начало процесса отмирания тканей.
Кардиологические причины синусовой тахикардии
Основным способом регуляции частоты сердечных сокращений является электрический импульс, который посылает синусовый узел, находящийся в сердце. Этот импульс распространяется на все мышечные волокна сердца и заставляет их одновременно сокращаться: таким образом реализуется главная функция органа – проталкивать порции крови по магистральным сосудам. Нарушения в работе синусового узла обусловлено воздействием различных веществ (гормонов, химических соединений).
При синусовой тахикардии число сердечных сокращений обычно колеблется в пределах 90 – 120 ударов в минуту, в отдельных случаях оно достигает 150 – 160. Синусовая тахикардия иногда появляется в процессе еды, при физической активности или эмоциональном стрессе. Она возникает при различных заболеваниях и сопровождается характерными для них симптомами.
Так, учащенное сердцебиение – частое явление при миокардитах (воспалениях сердечной мышцы) различного происхождения. При этом наряду с учащенными сердечными сокращениями появляются:
- ощущения перебоев в работе сердца,
- аритмичность сердечных сокращений,
- одышка,
- боли в грудной клетке,
- слабость и утомляемость,
- боли в суставах (не всегда),
- небольшое повышение температуры тела.
Также синусовая тахикардия нередко имеет место при сердечной недостаточности, которая может быть следствием ишемической болезни или пороков сердца. В таких случаях учащенное сердцебиение тоже сочетается с одышкой, слабостью и повышенной утомляемостью, к которым часто присоединяются отеки нижних конечностей. При появлении таких симптомов следует как можно быстрее обратиться к кардиологу. После того как будет устранено основное заболевание, исчезнет и тахикардия.
Помимо этого учащенное сердцебиение – один из симптомов анемии. При малокровии вследствие недостатка гемоглобина уменьшается доставка кислорода к тканям. В качестве компенсаторной реакции синусовый узел начинает генерировать больше электрических импульсов, сердце сокращается чаще, и кровь начинает циркулировать быстрее, чтобы принести к тканям недостающий кислород. Тахикардия при анемии сопровождается рядом дополнительных симптомов:
- одышкой,
- слабостью и головокружением,
- «мушками» перед глазами,
- бледностью (иногда синюшностью) кожных покровов,
- зябкостью,
- выпадением волос и ломкостью ногтей,
- пощипыванием на кончике языка,
- онемением конечностей.
При наличии тахикардии и большинства дополнительных симптомов следует обратиться сначала к терапевту. После сдачи крови на определение уровня гемоглобина и сывороточного железа врач точно установит, есть ли анемия. Если малокровие имеет место, возможно, потребуется консультация и других специалистов для установления истинной причины заболевания.
Артериальная гипотензия – состояние, при котором возникает синусовая тахикардия. Часто ей предшествуют сильные эмоциональные стрессы, нарушения режима сна и бодрствования, недостаточное питание. Помимо учащенного сердцебиения гипотензия характеризуется сонливостью, раздражительностью, апатией, ухудшением памяти, головной болью, тошнотой и головокружением
В таком случае следует обратить внимание на свой образ жизни: нормализовать питание, режим дня и физическую активность
Увеличение частоты сердечных сокращений бывает связано с интоксикациями. Злоупотребление напитками, содержащими кофеин (кофе, чай, энергетические напитки), а также некоторыми лекарственными средствами, приводит к возникновению синусовой тахикардии.
Что такое перебои в работе сердца?
Перебои в работе сердца, называемые аритмией, означают, что оно работает слишком быстро или медленно, с нерегулярным ритмом.
В основу аритмии заложено изменение условий формирования возбуждения сердечной мышцы, а также нарушение путей его распространения. Причинами аритмии могут быть как функциональные нарушения, так и тяжёлые органические поражения сердца, в некоторых случаях, такие как врождённые особенности строения проводящей системы сердца. Играет роль в возникновении аритмии и состояние нервной системы, а именно – психическое, эмоциональное напряжение, вызывает изменения в темпе, а зачастую — и в ритме сердечных сокращений, в том числе, и здоровых людей. Аритмия нередко возникает у людей с заболеваниями центральной и вегетативной нервной системы.
Под влиянием одной или нескольких причин нарушаются функции сердца:
- автоматизм (автоматическая генерация импульсов кардиомиоцитами водителем ритма)
- возбудимость (способность кардиомиоцитов генерировать потенциал действия в ответ на раздражение)
- проводимость (проведение импульса по проводящей системе сердца)
- сократимость (сокращение сократительных кардиомиоцитов)
- рефрактерность (электрическая инертность КМЦ некоторое время после проведения импульса, не допускающая возврат проведенного импульса и наложение последующего)
- абберантность (возможность проведения импульса по дополнительным путям проводящей системы сердца)
Нарушение может касаться одной или нескольких функций сердца одновременно.
У него есть импульсная система, которая сообщает, когда нужно накачивать кровь к органам. Если есть проблемы с этим механизмом, то могут возникнуть перебои в сердечном ритме. Нарушения ритма сердца часто называются сердечными аритмиями (это технически неверно, так как в большинстве случаев есть сердечный ритм, но он ненормален). Сердечная дизритмия может быть лучшим термином, хотя используется значительно реже.
Импульсная система сердца имеет следующий процесс. Синусовый узел, иногда называемый узлом SA – это особая группа клеток. Он известен как естественный кардиостимулятор и посылает электрический сигнал в камеры сердца, что говорит им, когда нужно сокращаться и проталкивать кровь. Если орган работает правильно, электрический сигнал будет перемещаться из синусового узла в верхние камеры сердца (предсердия), а затем в нижние камеры (желудочки).
Нормальный электрический рисунок известен как синусовый ритм (обычно создает сердцебиения между 60 и 100 ударами в минуту (уд/мин), когда вы отдыхаете – в спокойном состоянии).
Перебои могут обусловливать аномалии электролитов в кровотоке, аномальные уровни гормонов (например, гормонов щитовидной железы, связанных со слишком высокой или слишком низкой ее функцией), а также прием некоторых лекарств. Любое отклонение электрического цикла в сердце, которое генерирует ненормальный ритм – слишком быстрый, медленный, пропущенный или нерегулярный, считается дизритмией.
Методы ЭКГ
- Классический метод. Регистрация электрокардиограммы в 3 стандартных и 12 отведениях. Электроды крепятся на тело пациента, который лежит на кушетке. Кардиограмма снимается в состоянии покоя.
- Векторкардиография. Электрический вектор работы сердца регистрируется и отображается в виде проекции объемной фигуры на плоскости отведений.
- Нагрузочные пробы. Регистрация ЭКГ, когда пациент находится на велоэргометре при возрастающей ступенчатой физической нагрузке. Чаще применяется для диагностики ишемической болезни сердца.
- Холтеровское мониторирование. Запись электрокардиографии непрерывно в течение суток с помощью специального портативного аппарата.
- Прекардиальное картирование. Электроды матрицей 6х6 фиксируются на грудной клетке пациента, сигналы с которых обрабатываются компьютером. Используется для определения повреждений миокарда при остром инфаркте миокарда.
- Внутрипищеводная электрокардиография. ЭКГ записывается с помощью электрода, введенного в пищевод пациента. Применяется для диагностики блокад и определения состояния предсердий и атриовентрикулярного соединения.
- Гастрокардиомониторирование. Одновременная запись гастрограммы и электрокардиограммы в течение суток. Используется для диагностики гастро- и кардиозаболеваний.
- Электрокардиография высокого разрешения. Регистрация низкоамплитудных и высокочастотных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).