Возможные последствия
Укорочение конечности на 3-5 см и более приводит к хромоте, развитию патологий опорно-двигательного аппарата, постоянному болевому синдрому. Хромота может и отсутствовать. Настороженность должна вызывать разница в расположении подколенных ямок, больших вертелов и верхних плюсов надколенников. Даже незначительное изменение длины одной ноги нельзя считать безобидным, так как оно приводит к нарушению нормального соотношения между частями тела, приводит к смещению и скручиванию конечностей.
Из-за возросшей нагрузки на одну ногу происходит перекос таза, искривление позвоночного столба. Со временем нарушается осанка, и развивается сколиоз. Постоянное напряжение мышц приводит к повышенной утомляемости, хроническому болевому синдрому. Если не проводить лечение анизомелии, страдает вся опорно-двигательная система, развиваются коксартроз, гонартроз, остеохондроз. Боли в спине, суставах и ногах приобретают постоянный характер, что заметно снижает качество жизни.
Укорочение конечностей часто имеет наследственную природу. Если у родителей в детстве возникала подобная проблема, необходимо внимательно следить за развитием опорно-двигательного аппарата ребенка и при малейших нарушениях обращаться к детскому ортопеду. При подозрении на укорочение конечностей можно отправить фотографии ребенка в шортах в полный рост и результат профильного рентгеновского исследования на адрес проекта «Навстречу жизни» deti@solovevka.ru. Этот проект помогает в лечении подобных аномалий бесплатно, при финансовой поддержке Русфонда.
Инструментальные методы
| Диагностический метод | Описание |
|---|---|
| Сколиометрия | Сколиометр определяют деформацию реберных дуг при наклоне пациента вперед. |
| Рентгенография | Рентгенографию выполняют в прямой и боковой проекциях. |
| Методика Кобба | Методика основана на анализе рентгенограмм, позволяющем измерить углы искривлений. |
| Метод Наш — Мо | Методика позволяет измерить ротацию позвонков. Ротация в позвоночном столбе измеряется с помощью деления позвоночника на сегменты. |
| МРТ | Позволяет визуализировать спинномозговые структуры и суставные поверхности, связочный аппарат и позвонки. |
| КТ | Компьютерная томография предпочтительна для детальной визуализации костных структур. |
Как правильно лечить ребенка
Чем раньше начнется лечение, тем быстрее удастся добиться правильного формирования тазобедренного сустава. Для этого применяются различные методы и средства, помогающие зафиксировать ноги ребенка в положении сгибания и отведения. Это специальное широкое пеленание, стремена, шины и другие приспособления. Чем младше ребенок, тем более мягкими и эластичными должны быть удерживающие ножки ортопедические изделия.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
Широкое пеленание
Это, скорее, профилактическое мероприятие, а не лечебное. Широкое пеленание рекомендовано родителям детей, которые входят в группу риска или у них обнаружено недоразвитие ТБС, пока не ставшее причиной предвывихов, подвывихов и вывихов. Для терапии дисплазии оно проводится только при невозможности использования других, более эффективных методов лечения.
Чтобы выполнить широкое пеленание, ребенок укладывается на спину, а между ног располагаются две пеленки. Они неплотно обвертываются вокруг каждой ножки, согнутой в положении отведения. Пеленки фиксируются третьей, закрепляющейся на поясе. Такой способ пеленания помогает удерживать ноги в состоянии разведения на 60-80°.
Ортопедические конструкции
В терапии дисплазии ТБС у самых маленьких детей чаще используется подушка Фрейка. Внешне она выглядит, как плотный валик, располагающийся между коленями. А для закрепления ног в физиологичном положении для «дозревания» тазобедренного сустава в конструкции предусмотрены фиксирующие ремешки.
Еще одно часто применяемое приспособление — стремена Павлика. Так называется ортопедическое изделие, напоминающее грудной бандаж. Для надежного крепления ножек он оснащен ремешками, располагающимися на плечах ребенка и позади коленок, фиксаторами голеностопов, штрипками. Реже используется шина Виленского — две кожаные манжеты с металлической телескопической распоркой между ними.
Лечение массажем
Общеукрепляющий массаж — важная составляющая терапии. Детский ортопед выписывает направление для проведения сеансов. Массаж выполняется спустя примерно час после последнего кормления, в спокойной расслабляющей обстановке. Он начинается с поглаживаний, легких разминаний и растираний. Затем массажист приступает к более интенсивным, энергичным движениям. Это необходимо для укрепления мышц бедер и ног, улучшения кровообращения. На завершающем этапе вновь выполняются поглаживания.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой обязательно показаны при дисплазии. Комплекс упражнений составляет детский ортопед с учетом степени тяжести заболевания, возраста ребенка, общего состояния его здоровья. Он показывает родителям, как правильно выполнять движения, что избежать чрезмерных нагрузок на тазобедренный сустав. Какие упражнения наиболее эффективны:
- ножки отводятся в стороны, а затем ими выполняются круговые движения с небольшой амплитудой;
- в положении лежа на животе ножки плавно отводятся в стороны, а затем сводятся вместе;
- лежа на спине, ножки поднимаются, а ступни ребенка сводятся вместе.
Физиотерапия
Для ускорения «дозревания» тазобедренного сустава в анатомическом положении используются физиопроцедуры. Назначается электрофорез с растворами кальция, фосфора, йода — элементами, необходимыми для правильного формирования костных и хрящевых структур. Всего проводится около 10 сеансов, но при необходимости курс лечения продлевается.
Практикуется также УФО-облучение суставов по схеме, определяемой индивидуально. Благодаря проникновению ультрафиолетовых лучей в кожу на глубину 1 мм укрепляется местный иммунитет, ускоряются метаболические и восстановительные процессы.
Хирургическое вмешательство
Показаниями к хирургическому вмешательству становится тяжелая степень дисплазии ТБС, выявленная в возрасте 24 месяцев, наличие анатомических дефектов, при которых невозможно вправить вывих. Операции проводятся при ущемлении суставной капсулы, недоразвитии костей таза, бедра. Если нельзя вправить головку бедренной кости закрытым способом, то также прибегают к хирургическому вмешательству. Какие операции проводятся при дисплазии:
- открытое вправление вывиха — вправление головки бедренной кости в вертлужную впадину после рассечения суставной капсулы с последующим гипсованием на 3 недели;
- операция на кости бедра — придание проксимальному концу бедренной кости правильной конфигурации с помощью остеотомии;
- операция на тазовых костях — создание упора для головки бедренной кости, препятствующего ее выскальзыванию из суставной впадины.
Причины
Детский ортопед сможет точно сказать, почему у ребенка ноги колесом. Обычно данная патологий возникает по следующим причинам:
Рахит, который является опасным заболеванием, приводящим к поражению нижних конечностей. Он развивается из-за недостаточного количества витамина Д, в результате деформируется голень, искривляются ноги;
Любая нагрузка на ребенка в первый год жизни должна происходить по мере того, как развиваются его мышцы и связки. Любое опережение физиологический готовности вызывает деформацию ног. Некоторые родители принуждают садиться кроху, не достигшего полугода и ходить до годовалого возраста. Это оказывает негативное влияние на опорно-двигательный аппарат. Часто ноги колесом встречаются у детей, которые начали ходить к 9 месяцам. Любое действие ребенка должно быть самостоятельным;
Дисплазия чаще всего диагностируется в роддоме. Данное заболевание не только приводит к кривизне ножек, но и оказывает негативное воздействие на весь организм;
Лишний вес у крохи является препятствием для освоения важных навыков, вызывает деформацию ног. Если малыш не худенький, то первые шаги он должен делать самостоятельно. Так как наличие лишнего веса дает дополнительное давление на неразвитую костную систему;
Иногда О-образные ноги связаны с генетикой. Данная проблема передается наследственным путем;
Неправильно подобранная обувь. При данном расположении ребенку приходится ноги ставить таким образом, чтобы ему было не больно ходить
Поэтому следует особое внимание уделить выбору обуви.
![]()
Причины развития ног колесом у ребенка
Эпидемиология
РДН встречается примерно у 70-90% населения. Пассивные структурные изменения – скручивание таза, умеренный поясничный сколиоз, деформация фасеточных суставов, изменения длины мышц – по-видимому, способны компенсировать АРДН до 20 мм. После точки ~ 20 мм пассивные структурные изменения уступают место активным мышечным компенсаторным механизмам.
Некоторые авторы пытались определить значимый уровень РДН с помощью количественной оценки, другие — с помощью значительного расхождения в функциональных результатах
Показатели распространенности различий в длине ног часто не содержат важной информации о демографии, опыте экзаменатора, методах набора пациентов, а также методах, используемых для выявления несоответствия длины ног, и все же они часто цитируются и используются другими авторами
Клиническая картина
Неодинаковая длина конечностей для ребенка оборачивается целым комплексом проблем. Особенно ярко изменения проявляются в подростковом возрасте после ростового скачка. Проявляются они в виде следующих признаков:
- появление болезненных ощущений в спине;
- визуально заметная деформация позвоночника;
- дисбаланс между статикой и динамикой;
- перекос тазового скелета;
- нарушение походки (чаще всего хромота).
Разные по длине ноги являются серьезным эстетическим дефектом, а по мере взросления ребенка ситуация будет только усугубляться. Ведь дефект оказывает отрицательное влияние не только на опорно-двигательный аппарат, но также пагубно воздействует на функции внутренних органов.
Методы диагностики
Диагностировать патологию можно следующими способами:
- Сбор анамнеза – получение информации о перенесенных заболеваниях, родовых травмах, определение наследственного фактора.
- Визуальный осмотр пациента – определение асимметрии лица, уровня подбородка, расположения нижнечелюстного сустава.
- Измерение пропорций челюстей с помощью специальных линеек и лекал.
- Панорамный рентгеновский снимок и телерентгенография – снимок всей черепной коробки для определения возможных осложнений.
- Замер «готического угла» – степени наклона резцов относительно височной области. Для этого используются особые механические аппараты – артикуляторы.
- Снятие воскового слепка – проверенная временем, но не теряющая актуальности процедура, которая подходит даже для людей с полным отсутствием зубов.
- Компьютерная томография челюстей – наиболее надежный метод, позволяющий обнаружить искривления на самых ранних стадиях.
Компьютерная томография
Для точной установки патологии требуется комплексный обход узкопрофильных врачей. В основном стоматологи просят посетить ЛОР специалистов и логопедов, чтобы исключить формирование дефектов речи.
Разная длина ног, ортопедические приспособления для обуви и поясничная боль
Ортопедические приспособления для обуви могут уменьшить боль в пояснице, если боль в пояснице у пациентов коррелирует с разной длиной ног. См
раздел «Дифференциальная диагностика»! Важно постепенно увеличивать корректирующий подъем, а не корректировать фиксированный процент разницы в длине ног. Обувные вставки, по-видимому, уменьшают (хроническую) боль в пояснице и функциональную инвалидность у пациентов с разницей длины ног в 10 мм или менее
Они могут быть добавлены к лечению (упражнения для поясницы). Важность упражнений заключается в том, что (одно исследование предполагает, что:) выносливость квадратной мышцы поясницы ипсилатеральной укороченной ноги в положении лежа значительно снижена по сравнению с ее выносливостью у людей без асимметрии длины ног. Однако это лишь одно небольшое обсервационное исследование, и необходимы дальнейшие исследования изменений в мышечной выносливости и силе у людей с разной длиной ног.
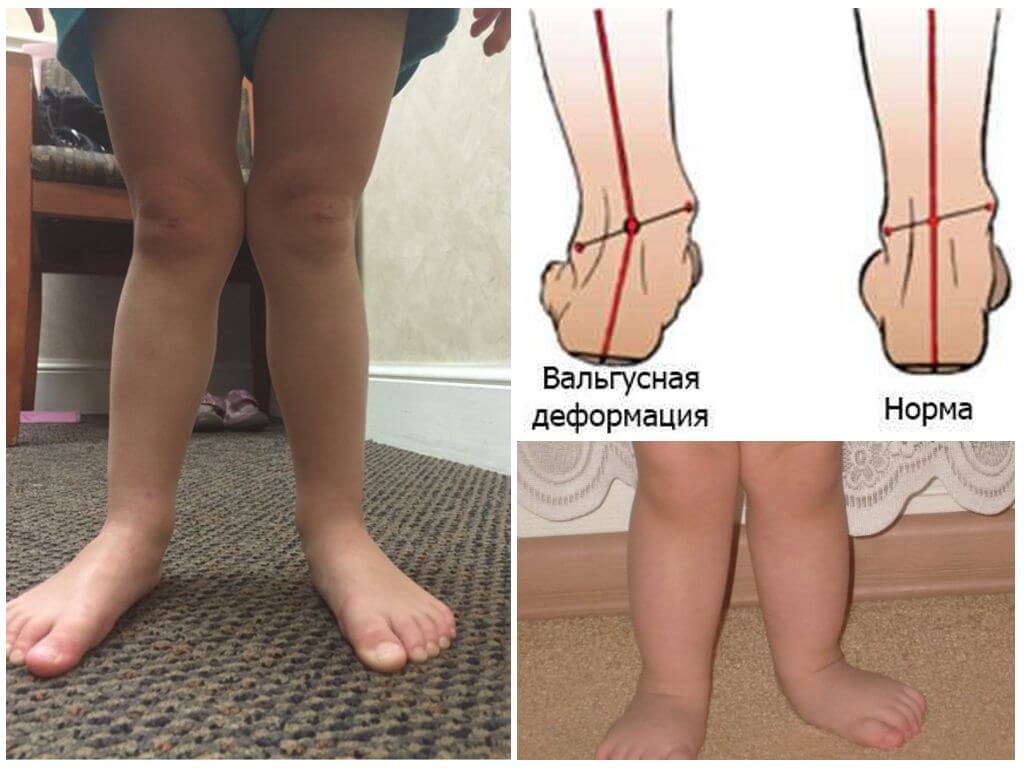
Дисплазия тазобедренных суставов
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра — тяжелой форме дисплазии.
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания — неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина — тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Классификация несоответствия длины ног
Существует два типа несоответствия РДН:
Анатомическая (АРДН) разница
Это физическое (костное) укорочение одной нижней конечности между вертелом бедренной кости и голеностопным суставом. Врожденные состояния включают легкие отклонения в развитии, обнаруженные при рождении или в детстве, в то время как приобретенные состояния включают травмы, переломы, ортопедические дегенеративные заболевания и хирургические случаи, такие как замена суставов. Систематический обзор, оценивающий распространенность АРДН с помощью рентгенологических измерений, показал, что 90% представителей нормальной популяции имели некоторый тип дисперсии длины нижних конечностей, а 20% демонстрировали разницу >9 мм (Khamis, 2017).
Функциональная (ФРДН) разница
Это асимметрия нижних конечностей без какого-либо укорочения их костных компонентов. ФРДН может быть вызвана изменением механики нижних конечностей, например, вследствие контрактуры сустава, статического или динамического смещения механической оси, мышечной слабости или укорочения. Невозможно обнаружить эти дефектные механики с помощью нефункциональной оценки, такой как рентгенологическое исследование. ФРДН может развиться из-за аномального движения бедра, колена, голеностопного сустава или стопы в любой из трех плоскостей движения.
Очевидно, что люди с давней историей РДН способны справиться с большими значениями РДН, чем те, кто получил искусственную или индуцированную РДН. Это разумно, поскольку при наличии достаточного количества времени большинство людей смогли бы снизить энергетические и механические затраты на РДН. Кроме того, молодые люди в целом способны адаптироваться к большей РДН, чем пожилые (учитывая, что было показано, что паттерны ходьбы значительно различаются между старыми и молодыми людьми и что пожилые люди испытывают большие трудностей в освоении новых двигательных задач). Уровень активности человека также, по-видимому, играет определенную роль. Люди, которые большую часть дня находятся на ногах или занимаются спортом, по-видимому, более чувствительны к РДН, чем те, кто менее активен.
Признаки мезиального прикуса
Симптомов у патологии немного, и основные проявления видны невооруженным глазом:
- Нижние резцы перекрывают верхние зубы более чем на треть.
- Лицо деформируется, принимает угрюмый вид, уголки рта опускаются, появляется так называемый «волевой подбородок», сильно выдвинутый вперед.
- Ранняя смена молочных зубов в детском возрасте, при этом зубки снизу всегда выпадают первыми.
- Губы непропорциональны, имеют разную толщину, иногда наблюдается проблема со смыканием в расслабленном состоянии.
- Кончик носа загнут вниз, ноздри ярко-выраженные с глубокими складками.
- Заметна асимметрия височно-нижнечелюстного сустава.
Интересный факт
В 80% зарегистрированных клинических случаев мезиальный прикус фиксируется у детей и подростков моложе 20 лет. Независимо от страны проживания, такое искривление в той или иной форме встречается у каждого десятого пациента стоматологий, что делает его одной из самых распространенных проблем в области ортодонтии
Помимо визуальных признаков существуют и функциональные симптомы нарушения:
- Шепелявость другие дефекты речи – возникают на фоне непропорционально большого языка, который с возрастом ухудшает артикуляцию звуков.
- Хронические формы пародонтита – неправильное положение челюстей дает неравномерную жевательную нагрузку.
- Затрудненная работа нижнечелюстного сустава, которая сопровождается щелканьем и хрустом при разговоре, зевании и жевании.
- Проблемы с пищеварительным трактом – из-за плохого пережевывания продуктов обостряются гастриты и другие заболевания.
В отличие от дистального прикуса мезиальные нарушения не проявляются в младенчестве, и могут быть незаметны вплоть до 3-4 лет. Этот возраст вполне подходит для первого посещения квалифицированного стоматолога и контроля роста зубов.
Лечение мезиального прикуса у детей
Терапия отличается тем, что в период взросления костная ткань гораздо проще поддается коррекции даже щадящими методами. В возрасте до 6-8 лет назначаются следующие процедуры:
Пластика уздечки языка – выровняв его положение, можно добиться хороших результатов, не прибегая к установке аппарата.
Пластика уздечки языка
- Массаж альвеолярных отростков – при первых признаках недоразвитой верхней челюсти ее можно привести в тонус, регулярно стимулируя альвеолы.
- Использование капп – в детском возрасте они гораздо эффективнее.
Каппы для зубов
Отдельно выделяют миогимнастику – комплекс упражнений, которые при ежедневном выполнении помогают скорректировать нарушение прикуса, но только в возрасте до 6 лет. Чем старше ребенок, тем ниже результаты метода.
Общие правила проведения миогимнастики:
- Следить за процедурой должен опытный детский врач.
- Эффективность наблюдается только при постепенном увеличении времени на каждое упражнение и их количества за один подход.
- Нужно следить, чтобы ребенок сокращал мышцы максимально энергично и сильно.
- Паузы между подходами не должны быть долгими – до 5 секунд.
- Заканчивать гимнастику рекомендуется при первых признаках усталости.
Популярные упражнения при мезиальном прикусе:
- Открыть рот и надавить кончиком языка на передние резцы. Удерживать его в таком положении 5 секунд, столько же отдохнуть. Повторять до 10 раз.
- Сидя с ровной спиной запрокинуть голову и упереться языком в верхнее небо и массировать его прямыми движениями 10-15 секунд.
- Втянуть нижнюю губу в рот и продвинуть ее как можно глубже внутрь, не помогая и не удерживая зубами. Повторить 5-7 раз.
- Зажать стоматологический шпатель между коренных зубов, пытаться держать его, сглатывая слюну и дыша только носом в течение 30 секунд.
- Медленно открывать и закрывать рот, стараясь в открытом положении выровнять нижнюю челюсть. Как только получилось сделать – резко сомкнуть зубы и удерживать их до первых признаков мышечной боли.
Миогимнастику категорически запрещено проводить при патологиях III степени, после перелома челюсти и других серьезных травм.
https://youtube.com/watch?v=hyOhKVT6iCE
Как только молочные зубы сменяются постоянным прикусом, одних упражнений и пластики уздечки становится недостаточно. Для детей разработано несколько эффективных устройств, которые способны справиться с искривлением начальной и средней степени тяжести:
Ортодонтическая шапочка – назвать ее головным убором сложно, это, скорее, поддерживающий корсаж на эластичных резинках. Фиксируется на затылке и подбородке. Чтобы получить результат, ребенок должен ходить в ней минимум 6-8 часов в сутки.
Ортодонтическая шапочка
Активатор Френкеля – довольно сложная по структуре конструкция, которая изготавливается поэтапно, по мере роста челюстей у ребенка. Наибольшую эффективность имеет в возрасте до 7 лет, хотя в ряде случаев стоматологи назначают ее и подросткам.
Активатор Френкеля
Каппы Бынина – авторская разработка, которую часто называют бюджетным аналогом элайнеров. Изготавливают их из непрозрачной белой пластмассы, но принцип действия один – максимально возможное смещение челюстей по горизонтальной оси. Сложность ношения для ребенка в условиях – снимать их разрешается только на время сна, приема пищи и гигиенических процедур, иначе никакого эффекта не будет.
Каппа Бынина
Аппарат Брюкля – по сути, это один из вариантов зубных пластинок, разработанных специально для исправления мезиальных нарушений. Помимо коррекции положения челюсти он помогает выровнять резцы относительно внутренней поверхности губ.
Аппарат Брюкля
Активатор Андрезена-Гойпля – моноблок на основе корректирующей дуги. Его ставят на обе челюсти сразу, при необходимости фиксируя между собой упругими элементами. Не требует особых правил ухода, но снимать его желательно только перед сном.
Активатор Андрезена-Гойпля
Ставить брекеты маленьким пациентам до 13 лет нежелательно ввиду физиологических особенностей. Челюсти продолжают активно расти, и результат лечения невозможно спрогнозировать. Именно поэтому до подросткового возраста врачи советуют использовать только съемные конструкции – они дешевле и гораздо эффективнее.
МАТЕРИАЛ И МЕТОДЫ
Анализ результатов лечения основан на опыте удлинения берцовых костей у 100 детей и подростков (101 сегмент) с врожденной этиологией укорочения сегмента (у одного пациента были укорочены обе голени). Распределение пациентов по полу было сопоставимым, мальчиков было 49, девочек –51. Возраст больных на момент оперативного вмешательства был от 2,9 до 15 лет (8,3(-\+) 0,3лет).
Среднее укорочение нижней конечности составило 9,1(-\+)0,8 см. Величина анатомического укорочения голени была выявлена от 0,5 до 14 см и составила в среднем 3,8(+\-)0,2 см.
Зачастую врожденные пороки развития голени (с ее укорочением) сочетались с аномалией развития бедра. Укорочение бедра нами было выявлено в 90 случаях (90%).
Только у 28 больных укорочение голени не сопровождалось укорочением стопы. В доминирующем большинстве (72 пациента) выявляли укорочение стопы от 0,5 до 7,5 см (2,2 (-\+)0,2 см). Достоверную величину укорочения определяли по данным рентгенографии голени с рентгеноконтрастной линейкой, расположенной на уровне сегмента.
Различные деформации врожденно укороченной голени до операции были выявлены в 71 клиническом наблюдении, что составило 70,3% от общего числа оперированных сегментов. Максимальная величина варусной деформации голени в 37ºбыла выявлена у одного пациента.
Ранее перенесли оперативные вмешательства11 человек. Из анамнеза было выяснено, что одному больному 7 лет в возрасте 3 месяцев была выполнена клиновидная резекция большеберцовой кости в нижней трети, аутопластика для создания наружной лодыжки с фиксацией трансплантата спицей Киршнера и иммобилизацией гипсовой повязкой.
Второму пациенту 5 лет в возрасте 9 месяцев была произведена корригирующая остеотомия костей голени с последующей фиксацией гипсовой лонгетой. Ранее удлинение костей голени перенесли трое пациентов, удлинение бедренной кости –один больной. Реконструктивно-восстановительные операции по поводу косолапости и порочных установок стоп были выполнены у четырех пациентов. Один пациент в возрасте до года перенес ахиллопластику.
Монолокальный дистракционный остеосинтез был выполнен в 32 случаях, билокальный остеосинтез голени в 27 клинических наблюдениях. В 42 случаях одновременно с удлинением голени осуществляли удлинение бедра. Величина удлинения во всей исследуемой группе (101 сегмент) составила 4,75(-\+)0,23 см (20,08(-\+)1,07) % от длины врожденно укороченной голени). Скорость роста прооперированной голени определяли после чрескостного дистракционного остеосинтеза через 1-3, 6-8, 9-12 месяцев и после года в отдаленном периоде наблюдения.
Чем опасна разная длина ног?
Человеческое тело в норме должно иметь симметричную конструкцию. Любое изменение, как уже говорилось, негативно отражается на статике и динамике. Поэтому у детей с подобными дефектами меняется не только биомеханика ходьбы. В периоды активного роста нарушается серединная ось всего скелета. В результате формируются следующие анатомические дефекты:
- сколиоз;
- плоскостопие;
- деформации тазового кольца и грудной клетки.
Что касается изменений конструкции грудной клетки, то такие анатомические особенности провоцируют развитие дыхательных дисфункций. У деток с таким дефектом снижен иммунитет, поэтому они очень восприимчивы к простудам и инфекционным процессам.
Размещенные в брюшной полости органы, вследствие тазового перекоса опускаются еще больше вниз, что также влечет функциональные нарушения, и способствует формированию хронических патологий. Подростки крайне болезненно воспринимают данную проблему. Они становятся замкнутыми, избегают общения со сверстниками. Родители должны понимать, что разные по длине конечности впоследствии могут стать непреодолимой преградой при выборе профессии.
Полезно знать: комплекс психологических расстройств при данной патологии некоторые авторы называют «синдромом неравной длины ног».
Красивая форма ног с помощью круропластики
![]()
Обладательницы красивых ног могут не задумываться над одеждой, эта часть тела ловит восхищенные взгляды в любой «упаковке». Разрешено все: соблазнительные мини, эффектные юбки с умопомрачительным разрезом или демократичные джинсы
Мужское внимание обеспечено в любом случае
Кстати, по статистике при первом знакомстве мужчины, чуть ли не в первую очередь, смотрят на ноги. Открытые выше колена, поставленные на высокий каблук, стройные ножки очаруют самого серьезного представителя сильного пола.
А вот и еще один аргумент в пользу красивых ног – с их помощью можно заявить миру о приходе весны. О ней говорит не потепление за окном, а появление на улице сногсшибательных дам в смелых мини-юбках. Конечно, обладательницам идеальных ног повезло. Им всего-то нужно надеть красивые туфли, чтобы заставить мужчин играть по своим правилам.
А как понять, соответствует ли эта часть тела идеалу? Спрашивать мужское мнение бесполезно, большинство не сможет сказать ничего вразумительного. Скорее всего, будет сделано заявление о длине, дополненное неопределенными жестами.
Про форму и пропорции вспоминают редкие представители сильного пола. А эти параметры очень важны: длинные, но чересчур худые или кривые ноги вряд ли будут радовать глаз. То же самое можно сказать о полноватых лодыжках или бедрах. Если все не очень, то что делать? Завистливо вздыхать, наблюдая за штабелями мужчин возле очередных стройных ножек? Носить длинные юбки и бесформенные брюки? Все это можно, но есть способ войти в череду красавиц, от которых мужское сердце мгновенно тает.
Мнение Комаровского
Известный педиатр Комаровский отрицает негативное воздействие рахита на опорно-двигательный аппарат. Он утверждает, что на развитие проблемы оказывает влияние наследственный фактор, болезни почек, которые приводят к ухудшенному усваиванию организмом минералов. Комаровский дает следующие советы родителям, чтобы избежать косолапости:
Важно следить за тем, чтобы ребенок получал правильное питание, все необходимые витамины и минералы;
Водные процедуры помогут снять повышенный тонус мышц;
Для подготовки к ходьбе следует массажировать внешнюю, внутреннюю сторону голени, стопы;
После купания хорошо массажировать ступни жесткой щеточкой;
Соединенные вместе две стопы – хорошее упражнение для мышечного аппарата;
Нахождение ребенка в вертикальном положении укрепляет его ножки и спинку;
Полному малышу нужно больше времени перед началом ходьбы.