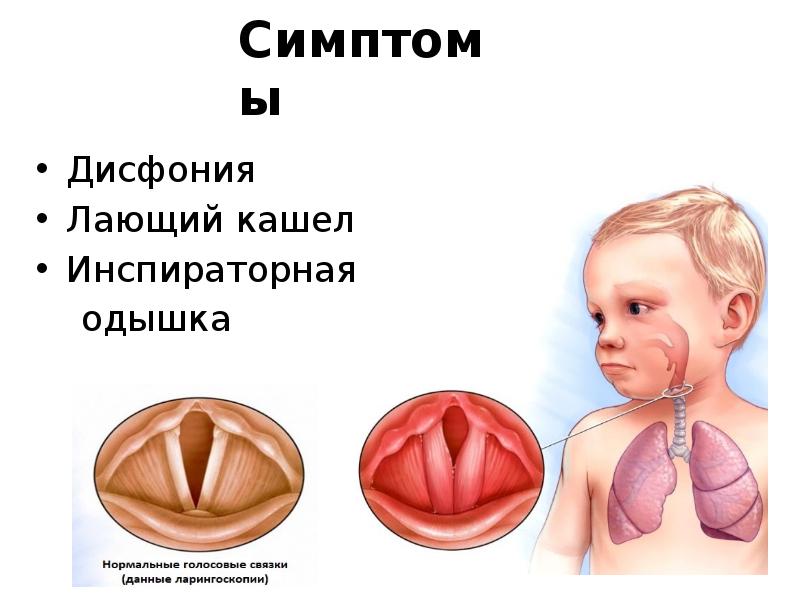
ВВЕДЕНИЕ
Обнаружение и дифференцирование простейших (отличие патогенных форм от непатогенных) — довольно сложная задача. Большинство одноклеточных организмов в кале обнаруживают в двух формах: вегетативной (стадия трофозоита) — активной, подвижной, жизнедеятельной, легко поддающейся вредным воздействиям (в частности, охлаждению) и потому быстро погибающей после выделения из кишечника, и в виде устойчивых к внешним воздействиям цист (ооцист). В оформленном кале простейшие, как правило, обнаруживают лишь в инцистированном состоянии; для обнаружения вегетативных форм необходимо исследовать кал еще в тёплом состоянии. Это обусловлено тем, что в остывшем кале вегетативные формы простейших быстро гибнут и мертвыми быстро поддаются действию протео-литических ферментов, вследствие чего теряют характерные особенности своей структуры. Кроме того, при остывании уменьшается, а затем исчезает подвижность простейших — важный вспомогательный фактор при их дифференцировании.
В фекалиях можно выявить 20 видов простейших (8 патогенных и условно-патогенных и 12 комменсалов). Простейшие кишечника обитают в тонкой или толстой кишках в стадии трофозоита и/или цисты. Они относятся к одной из 4 групп: амёб, жгутиковых, реснитчатых и кокцидий. Основными и наиболее значимыми простейшими, вызывающими заболевания у человека, являются лямблии, дизентерийная амёба и балантидий.
Мазок отпечаток базалиомы
Базалиома – это злокачественная опухоль, поражающая, в первую очередь базальный слой эпидермиса.
![]()
Чаще всего ее болеют люди, которые старше сорока лет.
Она медленно растёт и не метастазирует.
Чаще всего базалиомой поражается лицо, грудь и шея.
Она растёт медленно и малозаметно, поэтому плохо и поздно диагностируется факт ее наличия.
Она может быть весьма опаской, несмотря на то что не образует метастазов.
Если она поражает веки, нос, рот и ушные раковины, то может деформировать хрящи и нередко даже близлежащие кости.
Базалиома развивается от длительного воздействия прямого солнечного облучения.
Особенно часто она возникает в преклонном возрасте и у людей со светлой кожей.
Чтобы получить биоматериал для цитологического исследования, берут мазки отпечатки или соскобы с кожной поверхности, на которой расположены опухолевидные клетки.
Базалиому лечат хирургическими методами лечения: или иссечением или лазерным лучом.
Особенности анализа для детей и взрослых
В условиях медицинского учреждения берут соскоб на энтеробиоз лаборанты. Обязательное требование к персоналу – нахождение во время процедуры в маске и перчатках. Диагностику проводят с использованием специальной пробирки и удлинённой палочки, на конце которой намотан ватный тампон. Материал предварительно пропитывают физраствором или глицерином.
Техника забора биосодержимого состоит из следующих шагов:
- Взрослому или ребёнку предлагают лечь на кушетку набок.
- После принятия правильного положения лаборант извлекает из пробирки стержень.
- Палочкой проводит по окружающим задний проход кожным складкам. Для облегчения манипуляции и ослабления дискомфорта предварительно разъединяет ягодицы.
- Стержень возвращают в контейнер и закрывают его плотно пробкой, чтобы исключить контакт с внешней средой.
- Затем материал отправляют для анализа.
Взятие мазка – процедура, доставляющая только лёгкий дискомфорт. Больно при соскобе не бывает, но забор усложняется, если присутствует повышенная зажатость. Такое явление актуально для маленьких детей.
Ещё один метод подразумевает применение липкой ленты и стекла. Его чаще всего практикуют в детсадах или в домашних условиях. Результативность обоих способов одинакова, если соблюдены все правила и скотч плотно прилегает к поверхности кожных складок. После отстранения от области ануса ленту фиксируют на стекле. В таком виде материал доставляют в лабораторию, где проводят исследование на энтеробиоз.
Показания
Главное показание к проведению гистологического исследования — подозрение на злокачественную опухоль. Трансформация нормальной клетки в раковую начинается с нарушений на молекулярном уровне. Происходят определенные мутации в генах, из-за этого меняется структура соответствующих белков, или они начинают вырабатываться в слишком большом количестве. Как следствие, изменяется внешний вид клеток, архитектоника (структура) ткани. Эти изменения можно обнаружить, изучая ткань под микроскопом. Гистологическое исследование помогает установить окончательный диагноз, определить гистологический тип злокачественной опухоли, стадию заболевания и назначить правильное лечение.
Кроме онкологических заболеваний, гистологические исследования помогают в диагностике следующих патологий:
- доброкачественные новообразования, предраковые состояния;
- заболевания печени, например, цирроз;
- язвенная болезнь желудка, двенадцатиперстной кишки;
- заболевания почек;
- некоторые инфекционные, воспалительные процессы;
- аутоиммунные патологии, системные васкулиты, заболевания соединительной ткани;
- после трансплантации органов гистологическое исследование помогает разобраться, не началось ли отторжение, не рецидивировало ли заболевание.
При многих заболеваниях гистологические исследования помогают не только правильно установить диагноз, но и проконтролировать эффективность лечения, когда оно уже проводится.
Рекомендации по подготовке
Даже обычные меры интимной гигиены могут существенно повлиять на результат цитологического анализа соскоба шейки матки. Например, лубриканты, интимные гели, спринцевание меняют микрофлору половых путей. Микроорганизмы просто вымываются из влагалища, а исследование не дает точный диагноз. Поэтому женщина должна правильно подготовиться к взятию соскоба шейки матки.
Гинекологи рекомендую в период подготовки отказаться от:
- интимных контактов за 2-3 дня;
- спринцевания за 5-7 дней;
- использования интимной косметики (гель, дезодорант, интимная смазка) за 3-4 дня;
- введения вагинальных антисептиков (таблетки, свечи) за 7 дней;
- приема антибиотиков и гормональных контрацептивов за 10-12 дней.
Причины появления рака
Причины онкологических заболеваний очень разнообразны, но все они приводят
к тому, что в клетках организма возникает мутация, которая приводит к их
бесконтрольному размножению. Спровоцировать образование и размножение
таких клеток могут следующие факторы:
Оно является одной из главных причин возникновения рака. И здесь есть несколько аспектов. Во-первых, во многих продуктах, которые люди употребляют ежедневно, содержится определенное количество пищевых канцерогенов. К таким продуктам относят копчености, маринады и другие консервированные и жареные блюда, овощи и фрукты, выращенные с применением химических удобрений и пестицидов и др. Во-вторых, имеет значение сбалансированность питания. Например, есть данные, что избыток мяса в рационе приводит к увеличению риска развития колоректального рака, в то же время большое количество растительных волокон и клетчатки снижает эти риски. Несбалансированное питание может привести к развитию ожирения, которое является фактором риска таких злокачественных новообразований как рак поджелудочной железы.
В подавляющем большинстве случаев злокачественные опухоли возникают у людей старше 50 лет. Это связывают с накоплением действия факторов риска и ослаблением механизмов защиты и уничтожения мутировавших клеток.
Когда говорят о наследственных причинах онкологии, имеют ввиду два аспекта — генетическую предрасположенность и наследственные формы злокачественных новообразований. В целом вероятность заболеть той или иной формой рака в течение жизни составляет 5-10%. Однако при наличии в семье случаев злокачественных новообразований, эта вероятность увеличивается более, чем в два раза. Это называется генетической предрасположенностью. Помимо этого, есть наследственные формы рака, при которых имеются мутации в определенных генах. В качестве примера можно привести мутации в генах BRCA, при наличии которых вероятность развития рака молочной железы или яичников составляет около 80%.
Вирус папилломы человека высокого онкогенного риска вызывает рак шейки матки. Вирусы гепатитов В и С увеличивают вероятность возникновения рака печени. Инфицирование вирусом Эпштейна-Барр может привести к развитию лимфомы, а Т-лимфотропный вирус может вызвать развитие лейкоза.
Курение, злоупотребление алкоголем и наркомания также являются серьезными причинами развития рака. Например, каждый пятый случай развития злокачественного новообразования связывают именно с курением. Причем речь идет не только о раке легких. Табачный дым увеличивает риск развития рака ЛОР-органов и органов пищеварительной системы, то же касается и алкоголя. Наркомания приводит к серьезным нарушениям обмена веществ и работы всех систем организма, в том числе и иммунной. На этом фоне развиваются неоплазии, характерные для иммунодефицитов — лимфомы, лейкозы, саркомы.
Когда говорят об ионизирующем излучении как о причине развития онкологии на постсоветском пространстве, большинство людей имеет ввиду катастрофу на ЧАЭС. И с этим сложно спорить, поскольку после взрыва отмечалось увеличение случаев развития злокачественных неоплазий, в том числе лейкозов, лимфом и рака щитовидной железы. Однако, помимо этого, нельзя забывать об опасности воздействия солнечного излучения, которое может неблагоприятно воздействовать на кожу и органы зрения. Также увеличивает риск развития вторичных раковых опухолей прохождение лучевой терапии.
Некоторые виды рака развиваются на фоне имеющейся патологии. Например, колоректальный рак в большинстве случае происходит из аденоматозных кишечных полипов, рак эндометрия может происходить на фоне миом или эндометриоза, раку кожи могут предшествовать пигментный кератоз, лейкоплакия или кожный рог, раку легкого — некоторые профессиональные заболевания легких, раку шейки матки — воспалительные и диспластические процессы
Поэтому важно регулярно проходить скрининговое обследование для своевременного выявления предраковых заболеваний и их лечения.
Мазок отпечаток головки члена
Во время комплексного обследования на ЗППП берут мазок отпечаток.
Мазки отпечатки на кожи пениса, один из серии анализов.
По сути, это соскоб.
Он используется для диагностики баланита, баланопостита, кандидоза и других подобных инфекций.
Одновременно исследуется состояние мочеиспускательного канала; если есть, то из высыпаний и тому подобное.
Диагностируется и секрет простаты.
Мазок отпечаток с головки полового члена служит для диагностики ВПЧ, герпеса, грибковой инфекции и любых других инфекций, которые отражаются на половом члене.
После взятия образца ткани её помещают в отдельную ёмкость, в которую налита питательная среда.
Пробирку тщательно укупоривают.
Если в течение двух часов ёмкость не доставлять в лабораторию, её необходимо заморозить до минус двухсот градусов Цельсия.
Морфологическая картина простейших при исследовании
Lamblia intestinalis (лямблии) относится к классу жгутиковых. Лямблии паразитируют в тонкой кишке, преимущественно в двенадцатиперстной кишке, а также в жёлчном пузыре. Существование трофозоитов (вегетативная форма лямблий) требует жидкой среды, поэтому, попадая в толстую кишку, лямблии инцистируются, и в кале обнаруживают только цисты. Лишь при профузной диарее или после действия слабительных в испражнениях удаётся обнаружить вегетативные формы.
Balantidium coli. Балантидий — единственная ресничная инфузория, паразитирующая в кишечнике человека и вызывающая заболевания различной тяжести — от лёгких колитов до тяжёлых язвенных поражений. Возбудитель обнаруживают в фекалиях в форме трофозоитов или цист. Возможно носительство у здоровых людей.
Cryptosporidium. Представителей рода Cryptosporidium в настоящее время рассматривают как важнейших возбудителей диарей. Криптоспоридии (от греч. «скрытая спора») — облигатные паразиты, поражающие микроворсинки слизистых оболочек ЖКТ и дыхательных путей человека и животных. Инфекции ЖКТ, вызванные криптоспоридиями, зарегистрированы во всех странах мира. Такое широкое распространение криптоспоридиоза связано с большим количеством природных резервуаров инфекции, низкой инфицирующей дозой и высокой резистентностью возбудителя к дезинфицирующим веществам и противопаразитарным препаратам.
Среди криптоспоридий потенциально патогенными для человека видами являются Cryptosporidium parvum и Cryptosporidium felis (выявлены у ВИЧ-инфицированных). Наиболее типичная локализация инфекции у человека — дистальные отделы тонкой кишки. У пациентов с выраженными им-мунодефицитами может быть инфицирован весь ЖКТ — от ротоглотки до слизистой оболочки прямой кишки.
Диагностика криптоспоридиоза в большинстве случаев основана на обнаружении ооцист криптоспоридий в испражнениях и/или (значительно реже) в биоптате слизистой оболочки тонкой кишки при синдроме водянистой диареи. Используют микроскопию приготовленных препаратов, окрашенных по Граму. В большинстве случаев данный метод окраски не позволяет выявить ооцисты, вследствие их слабой способности удерживать краситель и невозможности отличить их от дрожжеподобных грибов. Поэтому применяют окраску на кислотоустойчивость. При таком методе окраски ооцисты криптоспоридий окрашиваются в красный или розовый цвет и хорошо видны на сине-фиолетовом фоне, в который окрашиваются другие микроорганизмы и содержимое кишечника.
При остром криптоспоридиозе количество ооцист в фекалиях велико, что позволяет легко их обнаружить при микроскопии окрашенных препаратов. Однако при хроническом криптоспоридиозе с лёгким течением, когда количество ооцист в кале мало, для повышения вероятности их обнаружения необходимо использовать методики обогащения. В последние годы для диагностики криптоспоридиоза стали часто использовать серологические методы.
Криптоспоридиоз желчевыводящих путей может проявляться холециститом, значительно реже гепатитом (с повышением концентрации билирубина, активности АСТ, АЛТ, щелочной фосфатазы в крови) и склеро-зирующим холангитом. Для диагностики билиарного криптоспоридиоза исследуют биоптаты печени и жёлчь, где можно обнаружить криптоспоридии в различных стадиях развития.
Классификация и стадии развития меланомы
В клинической практике используется международная классификация меланом по системе TNM Американской объединенной комиссии по злокачественным новообразованиям. Ее используют для многих злокачественных опухолей. В ходе оценки учитывается распространенность новообразования и наличие метастазов:
Т — первичная опухоль. Классифицируется в зависимости от толщины прорастания, наличия или отсутствия изъязвлений. Выставляется после гистологического исследования образца ткани опухоли.
- рT — первичная опухоль.
- pТХ — первичная опухоль не может быть оценена.
- pТ0 — отсутствие данных о первичной опухоли.
- pТis — меланома in situ (I уровень инвазии по Clark) (атипичная меланоцитарная гиперплазия, тяжелая меланоцитарная дисплазия, неинвазивное злокачественное поражение).
- pТ1 — меланома толщиной 1 мм или менее (pТ1а – уровень инвазии по Clark II или III без изъязвления, pТ1b – уровень инвазии по Clark IV или V или с изъязвлением).
- pТ2 — меланома толщиной более 1 мм, но не более 2 мм (pТ2а – без изъязвления, pТ2b – с изъязвлением).
- pТ3 — меланома толщиной более 2 мм, но не превышающая 4 мм (pТ3а — без изъязвления, pТ3b — с изъязвлением).
- pТ4 — меланома толщиной более 4 мм (pТ4а — без изъязвления, pТ4b — с изъязвлением).
N — отображает вовлеченность в патологический процесс лимфатических узлов.
- Nx — нет достоверных данных для правильной оценки.
- N0 — признаки поражения лимфатических узлов отсутствуют.
- N1 — метастазы в лимфатических узлах размером до 3 см.
- N2a — метастазы более 3 см.
- N2b — наличие метастазов в кожу или подкожную жировую клетчатку, расположенных на расстоянии более 2 см от основной опухоли (транзитные метастазы).
- N2c — наличие метастазов в лимфатические узлы размером более 3 см в сочетании с транзитными метастазами.
М — наличие отдаленных метастазов (выходящие за пределы анатомической области).
- Мх — нет данных для определения наличия отдаленных метастазов.
- М0 — отдаленные метастазы не определяются.
- М1а — отдаленные метастазы в лимфатических узлах, коже или подкожной жировой клетчатке.
- М1b — наличие метастазов во внутренние органы.
Глубина врастания (вертикального роста) меланомы разделяется на 5 уровней инвазии по Кларку:
- I уровень — неинвазивная опухоль, ограниченная эпидермисом;
- II уровень — опухолевые клетки располагаются в сосочковом слое дермы;
- III уровень — опухолевые клетки находятся между сосочковым и сетчатым слоем;
- IV уровень — опухолевые клетки обнаруживают в сетчатом слое дермы.
- V уровень — опухолевые клетки обнаруживают в подкожной жировой клетчатке.
На основе вышеизложенных критериев определяется клиническая стадия меланомы (рис. 2).
Диагностика
Диагностика меланомы основывается на сборе данных анамнеза, осмотре кожных покровов, гистологического исследования и, при необходимости, дополнительных аппаратных методов диагностики.
Ключевым исследованием при выявлении меланомы является дерматоскопия, проводимая с помощью дерматоскопа, многократно увеличивающего подозрительное кожное образование. Она позволяет выявить самые ранние признаки злокачественной опухоли и определить дальнейшую тактику ведения больного.
С целью подтверждения диагноза требуется биопсия тканей. Образец может браться при помощи мазка-отпечатка или полного удаления образования в пределах здоровых тканей, что зависит от конкретной ситуации. При этом частичный забор тканей противопоказан, так как это может стать причиной метастазирования опухоли.
Также, в зависимости от характеристик выявленной опухоли, дополнительно могут проводиться:
- Ультразвуковое исследование (УЗИ) рядом расположенных лимфатических узлов.
- Компьютерная томография (КТ) головного мозга, органов брюшной и/или грудной полости с внутривенным введением рентгеноконтрастного вещества, позитронная эмиссионная томография (ПЭТ).
- Серологическая диагностика: определение уровня онкомаркера S-100, лактатдегидрогеназы (ЛДГ).
- Генетическое исследование: выявление мутаций в генах BRAF, CKIT.
Забор материала для биопсии
Способы взятия биоптийного материала
- Эндоскоп – через функциональные каналы устройства вводятся специальные инструменты для взятия образцов клеток из желудочно-кишечного тракта.
- Толстая пункционная игла –для взятия биоматериала из внутренних органов, например, печени, почек, селезенки.
- Специальная острая ложечка-кюрета – для соскоба со стенок органов, например, выскабливание матки.
- Аспирационная трубка – с ее помощью проводят биопсию в гинекологии, эндокринологии. Аппарат вводится в полость исследуемого органа, при его вытягивании создается отрицательное давление и в цилиндр затягиваются частички ткани.
- Специальная щетка – для взятия мазка со слизистых ротовой полости, половых органов и т. д.
- Скальпель – при хирургических операциях.
- Световод – при исследовании бронхов.
Край резекции
После радикальной операции при онкологических заболеваниях зачастую требуется оценить край резекции, и это тоже можно сделать во время гистологического исследования:
- Негативный край резекции означает, что вблизи линии разреза нет опухолевых клеток. Значит, опухоль была удалена полностью, и риск рецидива минимален.
- Позитивный край резекции говорит о том, что возле линии разреза обнаружены опухолевые клетки. Часть опухолевой ткани могла остаться в организме, и заболевание может рецидивировать. В таких случаях назначают повторное хирургическое вмешательство или лучевую терапию, противоопухолевые препараты.
Степень дифференцировки/степень злокачественности
Степень дифференцировки и степень злокачественности характеризуют агрессивность опухоли, влияют на выбор тактики лечения и прогноз.
Степень дифференцировки обозначается буквой G:
- Высокая степень дифференцировки (G1): опухолевая ткань сильно напоминает нормальную.
- Средняя степень дифференцировки (G2): опухолевая ткань сильнее отличается от нормальной, но все еще на нее похожа.
- Низкая степень дифференцировки (G3): опухолевая ткань сильно отличается от нормальной.
- Недифференцированные опухоли (G4): раковые клетки совсем теряют черты нормальных, все становятся одинаковыми, расположены хаотично.
Чем ниже степень дифференцировки, тем выше степень злокачественности. Опухоли G3 и G4 наиболее агрессивны, быстрее вторгаются в окружающие ткани, метастазируют.
Патоморфологическое стадирование
В онкологии существуют такие понятия, как клиническая и патоморфологическая стадии рака. Эти термины часто применяются при злокачественных опухолях молочной железы. Клиническую стадию устанавливают, опираясь на данные клинического обследования, а патоморфологическую — по результатам гистологического исследования удаленных тканей. Патоморфологическая стадия более точна, после ее установления может существенно измениться программа лечения.
Подготовка перед соскобом
Правильная подготовка перед соскобом на яйцеглист позволяет получить достоверный результат. Требуется выполнить следующие рекомендации:
- Накануне перед проведением забора биологического материала отказаться от вечернего купания. Недопустимо и утреннее обмывание в день исследования. Такая мера обусловлена особенностью локализации яиц остриц – они скапливаются не в испражнениях, а внутри окружающих анус кожных складок.
- За двое суток до процедуры из рациона исключить тяжёлую пищу, богатую клетчаткой, углеводами. Нежелателен и избыток жиров, белка. Несоблюдение такого ограничения чревато переполнением кишечника, застоем каловых масс. Итог – затруднённое продвижение остриц по направлению к заднему проходу, не информативность полученных данных.
При слишком активной гигиене накануне обследования яйца попросту смываются и отрицательный результат является ложным. Поэтому приходится повторять не слишком приятную процедуру.
Часто задаваемые вопросы
Как подготовиться к взятию соскоба?
Для того, чтобы анализы были достоверными, важно придерживаться следующих правил:
- За сутки до анализа стоит воздержаться от любых гигиенических процедур с использованием антибактериальных и дезинфицирующих растворов.
- Не наносить на пораженные участки противогрибковые препараты, они способны исказить результаты.
- Не покрывать ногти лаком, если с них будет браться соскоб.
- Откажитесь от ухаживающей, декоративной и лечебной косметики, если предстоит исследование на демодекс, методом взятия частичек кожи с лица.
Сколько раз нужно сдать анализ?
Микотические поражения кожи, ногтей или волос доставляют большой дискомфорт. Чтобы вылечиться, нужно правильно поставить диагноз и определить стадию заболевания. Обычно, соскоб с кожи или с ногтя проводят только один раз. Результат исследования позволяет точно установить, есть грибки или нет.По решению врача-дерматолога, анализ может проводиться повторно. Это необходимо, когда у пациента обширная площадь поражения или сложный тип заболевания. Повторная диагностика позволяет подобрать более эффективное лечение.
Что делать после процедуры соскоба?
Как правило, забор материала осуществляется по назначению врача. Согласно статистике, грибок обнаруживается примерно у 50% пациентов. Если ваш анализ оказался положительным, то необходимо снова обратиться к врачу-дерматологу для консультации и последующего лечения. При грибковом поражении ресниц обязательно запишитесь на прием к и сообщите об инфекционном поражении глаз.
Каких возбудителей можно обнаружить при соскобе?
Врачом-лаборантом проводится развернутый анализ. Присутствие в соскобе ветвящихся пучков мицелия и грибных спор подтверждает наличие онихомикоза, микозного поражения стоп, гладкой кожи, паховой области и пр. Короткие нити мицелия удается обнаружить при наличии отрубевидного лишая. После того как в соскобе ногтя или кожи выявлены мицелии гриба, проводят дополнительные исследования с целью установить тип возбудителя и его чувствительность к противогрибковым препаратам.
Как делают мазок на микрофлору влагалища?
- Женщина размещается в гинекологическом кресле.
- Введение стерильных гинекологических зеркал для получения доступа к стенкам влагалища и шейке матки.
- Сбор материала с задней стенки влагалища. Эта процедура абсолютно безболезненна. Неприятные ощущения могут возникнуть льшь при прикосновении шпателя к воспаленному участку.
- Нанесение материала на предметное стекло. Влагалищный секрет распределяют штриховыми движениями по обезжиренному стеклу максимально тонким слоем, чтобы клетки располагались в один ряд и не закрывали друг друга.
- Фиксация мазка необходима, если его доставят в лабораторию более чем через 3 часа. Обработка позволяет избежать деформации клеток при высыхании и дает возможность сохранить препарат.
- Окраска мазка по методу Грама. В качестве красителя используется метиленовый синий. После окрашивания легче установить вид бактерий и определить состав микрофлоры.
- Оценка результата, которая состоит из 3-х частей: подсчет лейкоцитов, видовой состав микрофлоры, оценка чистоты влагалища.
- отверстия мочеиспускательного канала и парауретральных ходов (узких каналов, расположенных параллельно уретре);
- стенок влагалища;
- канала шейки матки.
О процедуре
Соскоб с ногтя или кожи выполняют в медицинских учреждениях. Специалист с помощью скальпеля скоблит верхний слой эпителия. Соскобы с ногтевых пластин берут при помощи скальпеля, иглы или ножниц. Образцы забираются с самых поврежденных участков. При подозрении, что грибковое поражение распространилось на кожу вокруг глаз, для исследования берется несколько ресничек. Чтобы установить наличие микроскопических спор, для исследований берут маленькие чешуйки с кончиков ногтевых пластин.
Взятый образец помещается в стерильную пробирку, наполненную физиологическим раствором, или в специальный контейнер (эппендорф). Твердые роговые массы растворяют в специальных растворах, затем материал доставляют в медицинскую лабораторию для проведения микроскопических тестов.
Наши врачи
Разумова Светлана Алексеевна
Врач- дерматовенеролог, кандидат медицинских наук, врач высшей категории
Стаж 25 лет
Записаться на прием
Перлина Анастасия Дмитриевна
Врач-дерматовенеролог, косметолог
Стаж 5 лет
Записаться на прием
Котова Лариса Константиновна
Врач — дерматовенеролог, кандидат медицинских наук
Стаж 26 лет
Записаться на прием
Тараторкин Валентин Валентинович
Врач — дерматовенеролог
Стаж 23 года
Записаться на прием
Как проводится диагностика
Исследуемый соскоб помещают на предметное стекло и изучают под микроскопом. Пациент получает готовые результаты через сутки после сдачи анализа. Для обнаружения грибков проводят и другие диагностические тесты – культуральные анализы (их эффективность составляет 50%). Более точными являются ПЦР-тесты, именно они с точностью до 94% позволяют обнаружить грибки.
Показания
Соскобы на грибы и споры проводят при наличии следующих признаков:
- кожные участки сильно шелушатся;
- есть характерные высыпания на коже и слизистых;
- лицо лоснится, появились неровности и бугры;
- ногти утолщены и расслаиваются, изменился цвет пластин;
- на веках и ресницах различим налет, глаза чешутся;
- участилось выпадение волос;
- появилась перхоть, шелушение и сильный зуд волосистой части головы.
Противопоказания
Противопоказаний к проведению исследования нет.
- Удаление родинок и бородавок
- Удаление контагиозного моллюска
Симптоматика грибковых заболеваний кожи
Определить возбудителя инфекции на ранних стадиях сложно, поскольку нет внешних проявлений заболевания. При большом количестве патогенных микроорганизмов появляются первые симптомы: кожа становится бледной и выглядит нездоровой; наблюдается шелушение кожного покрова; волосы становятся ломкими и начинают выпадать; образуются пятна на коже с неприятным запахом; разрушается структура ногтей; ощущается дискомфорт, зуд и жжение.
Патогенные грибки размножаются в благоприятных условиях (влажной среде) и могут длительный период времени обитать вне человеческого организма. Заразиться возможно во время непосредственного контакта, когда возбудитель контактирует со здоровыми участками тела. «Заполучить» инфекцию можно через чужую обувь или одежду, часто это происходит на пляже, в бане или бассейне.
Инкубационный период длится от 2-3 дней до 3-4 месяцев. Первыми симптомами заболевания становятся трещины кожного покрова, зуд, высыпания, отшелушивание верхнего слоя эпидермиса.
Методы диагностики грибковых заболеваний
Дерматолог чаще всего назначает данное исследование пациентам при лишаях, которые поражают плечи, спину, грудь и шею. Доктор соскабливает верхний слой омертвевшей кожи и получает образец с мицелием и спорами грибка.
К анализам на гетеротрофные микроорганизмы относятся:
- соскоб на патогенные грибки кожи;
- микроскопическая диагностика;
- культуральное исследование.
С помощью микроскопической диагностики выявляются четкие контуры микроорганизма. Для этого выполняется осветление биоматериала в щелочной среде, которая растворяет органику и остаются только грибы для дальнейшей диагностики.
Культуральное исследование поможет выявить возбудителя инфекции. Анализ выполняется в течение 7-10 дней, а окончательный диагноз согласно результатам культуральной диагностики доктор может поставить на 13 день, так как первичные грибки растут длительный период времени. К другим методам диагностики заболеваний кожи, вызванных микроорганизмами, относятся:
- иммуноферментный анализ крови;
- ПЦР-исследование;
- посев.